Повышение артериальное давление и перистальтика
Резкие скачки артериального давления

Резкие скачки любых показателей в организме чреваты преходящими нарушениями либо указывают на скрытую патологию. Артериальное давление у человека поддерживается и регулируется сложными механизмами. Его изменение в сторону повышения или понижения серьезно влияет на кровообращение.
Среди взрослого населения только по приблизительным подсчетам десятая часть — гипертоники. Правильное и постоянное лечение получают 30% из них, остальные принимают препараты от случая к случаю.
Чтобы понять, почему давление отклоняется от нормального уровня, необходимо рассмотреть физиологический механизм контроля, определить «ответственные» зоны.
Механизмы стабилизации
Приспособляемость к возникшим условиям жизни — одна из важнейших функций всех систем организма. Например, если человек бежит, кровоток в сосудах обязан максимально ускориться, артерии расшириться, чтобы вызвать прилив крови к работающим мышцам. На этом фоне давление должно по законам физики снизиться.
Особенно чувствительны к критическому падению показателя сердце и головной мозг. Однако, этого у здорового человека не происходит благодаря включению механизмов регуляции.
Хорошо изучена роль барорецепторного аппарата в сосудах. Наиболее важные зоны с чувствительными нервными окончаниями находятся в:
- каротидном синусе — это небольшое расширение начального отдела внутренней сонной артерии рядом с разветвлением от наружного аналога;
- стенке общей сонной артерии;
- дуге аорты;
- брахиоцефальном тракте.
Потеря эластичности сосудов с возрастом нарушает чувствительность. Установлена пониженная реакция барорецепторов на внезапное растяжение.
Импульсы идут в центры продолговатого мозга в составе волокон блуждающего и языкоглоточного нервов. Специальные ядра в продолговатом мозге вызывают снижение периферического сопротивления через расширение сети сосудов и падение артериального давления, изменяют ударный объем и частоту сердечных сокращений.
Хеморецепторы расположены вблизи прессорных зон, реагируют на болевые раздражители, воздействие температур, такие эмоции, как гнев, смущение. Действуют через проводящие тракты спинного мозга.
Работа всех механизмов осуществляется рефлекторно (автоматически). В теории эффективный контроль должен обеспечить компенсацию любых отклонений давления. На практике оказалось, что обнаруживается постоянное вмешательство со стороны центральной нервной системы (коры головного мозга). Ее влияние — важный источник колебаний артериального давления.
Факторы и причины скачков давления
Сбои в работе регулирующего аппарата вызываются рядом причин:
- Перевозбуждение нервных центров вследствие переутомления, стрессовых состояний: усталость, выраженные эмоции, напряженный рабочий день, плохой сон способствуют истощению нервных клеток, нарушают процесс передачи и усвоения импульсов, приводят к срыву адаптации. Хороший отдых не всегда нормализует давление. Постепенно формируется гипертоническая болезнь. Врачи рекомендуют обязательные перерывы в работе, прогулки, занятие спортом. Это называется «активным отдыхом».
- Вегетососудистая дистония: перепады давления у молодых и практически здоровых людей вызываются рассогласованием регуляции сосудистого тонуса вегетативной нервной системой. Активную роль играют половые гормоны и факторы роста.
- Сбой в работе эндокринной системы: у женщин одна из основных причин. Колебания давления происходят в климактерическом периоде и во время полового созревания. Резкие скачки показателя наблюдаются у пациентов с токсическим зобом, болезнью Иценко-Кушинга.
- Болезни мочеполовой системы: воспаление почечной ткани, мочевого пузыря и выводящих путей (циститы, пиелонефриты), а также простатит у мужчин сопровождаются не только чувством жжения и учащенными позывами к мочеиспусканию, но и колебаниями артериального давления.
- Сердечная недостаточность: снижает выброс необходимого объема крови, поэтому давление падает быстро, симптом сопровождает приступы сердечной астмы, проявляется ортостатическим коллапсом.
- Нарушенное пищеварение: вызывать скачки давления может неправильный пищевой режим (длительные перерывы, переедание), увлечение модными неполноценными диетами, ожирение. Обильный прием острой и соленой пищи, кофе и крепкого чая способствуют резкому повышению после еды в крови веществ, вызывающих задержку жидкости и спазм сосудов. Боли при хронических болезнях желудка, желчного пузыря, поджелудочной железы, кишечника могут как повысить, так и понизить давление в зависимости от стадии заболеваний.
- Слабости и злоупотребления: к этим факторам относятся курение, чрезмерное употребление алкоголя, увлечение сладостями, разогрев тела в сауне или солярии. Последствием частого или длительного загара является не только ожог кожи, но и потеря тонуса сосудов.
- Метеочувствительность: определяется по зависимости человека от перепадов атмосферного давления и особой чувствительности к погодным условиям.
- Болезни позвоночника: нарушают систему связей сосудистого тонуса и сердца со спинным мозгом.
Влияние лекарственных препаратов
Население подвержено чрезмерной зависимости от лекарственных средств. Склонность к повышению артериального давления имеется у людей, принимающих нестероидные противовоспалительные средства, гормональные противозачаточные препараты, лекарства от простуды, содержащие эфедрин, назальные капли.
Резкое снижение давления возможно под влиянием нитропрепаратов (Эринит, Нитроглицерин), Корвалола, высоких доз антибиотиков.
В последние 10–15 лет в практику кардиологов внедрена масса препаратов, в инструкции которых обещается плановое снижение и регуляция уровня давления. Но неврологи и физиологи доказывают негативную роль отказа от «мягких» лечебных средств (Валокордин, настойка валерианы, бромиды, Папаверин, Дибазол). И объясняют это навязчивой ролью фармацевтического рынка.
Между тем, даже в инструкции таких препаратов, как Диротон, Энап, Престариум, Нолипрел, назначаемых при ишемии сердца, указано негативное действие в виде ухудшения мозгового кровообращения у 1% пациентов. Неврологи указывают на «тупик в кардиологии» и требуют изменения схемы лечения, поскольку даже этот процент означает за 7 лет 150 тысяч человек, перенесших инсульт. Большинство из них умерли.
Именно влиянием лечения объясняется рост смертности от инсультов в последние годы. Действительно, здесь уместен лозунг «Нет ничего более страшного, чем болезнь, созданная руками врача».
По каким клиническим проявлениям можно заподозрить скачок давления?
Симптомы повышения или понижения артериального давления проявляются признаками недостаточности мозгового кровоснабжения, усиленными сокращениями сердца, очаговыми неврологическими явлениями. При патологическом отклонении человек чувствует:
- дрожь в руках и в теле;
- головную боль;
- тошноту;
- боли в глазных яблоках;
- головокружение;
- шум в ушах;
- расплывчатое зрение;
- онемение рук и ног;
- боли в груди.
Советы для тех, кто встречается с резкими скачками давления
Если человек склонен к приступам понижения давления:
- не нужно делать резких движений, особенно после сна, при подъеме с кровати;
- практикуйте утренний самомассаж всего тела, направление массажных линий должно следовать от периферии к сердцу;
- показан ежедневный контрастный душ;
- регулярные занятия нетяжелыми видами спорта (плавание, аэробика, езда на велосипеде) позволят поддерживать сосуды в достаточном тонусе;
- не допускайте перерывов в приеме пищи, голод сопровождается снижением сахара в крови и способствует атонии;
- следите за потребляемой жидкостью, общий объем должен доходить до 2 л, а в жару еще более;
- с осторожностью относитесь к любым диетам, не нужны особые ограничения;
- обеспечьте себе активный отдых и полноценный сон.
При склонности к скачкам давления вверх рекомендуется:
- приучить себя к малому потреблению соли, пищу готовить без соли, присаливание допускать только в тарелку;
- при появлении первых признаков выпить мочегонный сбор из трав;
- количество выпитой жидкости должно приблизительно соответствовать суточному выделению мочи;
- научитесь избавляться от негативных эмоций, снимать волнения, стрессы с помощью массажа, аутотренинга, успокаивающих чаев с мятой, мелиссой, валерианой, пустырником.
- включайте в меню больше овощей и фруктов;
- старайтесь поддерживать небольшой объем пищи на один прием, чтобы не чувствовать голода, питайтесь чаще;
- избегайте душных и прокуренных помещений, прекратите курение;
- не расслабляйтесь с помощью алкогольных напитков;
- ложитесь спать в прохладной комнате после обязательного проветривания;
- не пытайтесь увеличить дозировку лекарства, если в инструкции рекомендовано полежать после приема таблетки, то так и поступайте;
- следите за здоровьем почек, проверяйте анализ мочи после ангин и гриппа;
- чаще контролируйте артериальное давление.
Гипертоникам не обязательно снижать давление до нормы, важно стабилизировать его на оптимальных рабочих цифрах. При соблюдении этих принципов удается сохранить здоровье мозга.
Формы гипертонической болезни
Организм каждого человека уникален. Именно поэтому даже одно и то же заболевание может протекать у каждого по-разному. Что уж говорить о гипертонической болезни, у которой насчитывается более десятка разных форм.

Все виды гипертензии отличаются между собой, но имеют общее сходство: повышение цифр артериального давления выше 140/90 мм.рт.ст. Рассмотрим формы гипертонической болезни подробнее.
1 Транзиторная

Транзиторная артериальная гипертензия характеризуется периодическим повышением цифр артериального давления от 140/90 и выше, на протяжении нескольких часов, либо дней, после чего цифры АД возвращаются к нормальным показателям. Это еще не заболевание, а скорее предпосылка к появлению стабильной гипертензии.
Провоцирующими факторами, способствующими развитию транзиторной АГ, являются: стресс, переутомление, боль, волнение. Отличительной особенностью такого вида является то, что после устранения фактора, вызвавшего повышение давления, оно нормализуется. Поэтому специальное лечение транзиторной формы АГ не требуется.
2 Лабильная

Лабильная артериальная гипертензия — это нестойкое увеличение артериального давления, периодическое его повышение также под влиянием провоцирующих факторов, либо как проявление другого заболевания. Лабильная артериальная гипертензия, в отличие от транзиторной, требует лечения, поскольку для возвращения к нормальным цифрам давления требуется медицинское вмешательство. Самостоятельно нормализоваться давление при этой форме не может.
Лабильная артериальная гипертензия может с течением времени достичь стабильно высоких цифр кровяного давления и перейти в истинную гипертоническую болезнь, что происходит в 22-24% случаев. Но может быть и благоприятный исход у такой формы — нормализация АД. Чаще всего это форма встречается у пациентов, страдающих вегетососудистой дистонией по гипертоническому типу.
Отличительной чертой будет являться многообразие жалоб у таких пациентов, их яркая эмоциональная окраска. «Сердце выскакивает из груди», «колотится», «бросает то в жар, то в холод», эти и многие другие симптомы могут предъявлять пациенты с ВСД. Также для таких пациентов характерны перемены настроения, панические атаки, может присутствовать чувство страха смерти, часто несоответствие многообразия жалоб реальной картине заболевания.
Опытный врач может заподозрить ВСД по гипертоническому типу по этим признакам, но такой диагноз выставляется только после тщательного обследования и исключения других органических нарушений. Лечение ВСД по гипертоническому типу проводят совместно с психотерапевтом.

Блуждающий нерв (вагус) или nervusvagi — важнейшая часть парасимпатической нервной системы. Физиологи и медики, считают что «ночь — время царствия вагуса», подразумевая под этим подавляющую активность парасимпатической нервной системы именно ночью. В норме так и происходит, под влиянием вагуса ночью организм «отдыхает»: уменьшается артериальное давление, снижается сердцебиение, усиливается кишечная перистальтика.
Но при различных патологических процессах случается, что активность парасимпатической НС подавляется, происходит избыточная активация симпатического отдела ВНС в ночные часы, и как следствие наступает повышение цифр АД. Ночная гипертония распознаётся при помощи суточного мониторирования АД. Особенности лечения этой формы в том, что основной прием препаратов, снижающих давление, смещен на вечернее время, чтобы «держать» кровяное давление ночью в норме.
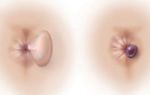
4 Ортостатическая

Переход из горизонтального в вертикальное положение
Ортостатическая гипертензия — повышение давления выше нормы при переходе из горизонтального в вертикальное положение. Такая форма гипертензии чаще всего бывает при опущении почек — нефроптозе. У 80% пациентов, страдающих нефроптозом, регистрируется эта форма гипертонии.
Дело в том, что при вертикализации, слишком низко расположенные почки сдавливают почечную артерию, формируется функциональный стеноз. Симптомы АГ проходят при положении лёжа. Лечение этой формы согласуется с нефрологами, при выраженном функциональном стенозе применяется хирургическое лечение. Прогноз благоприятный.
5 Обезглавленная

Если значительно повышается только диастолическое давление, при слегка повышенном или нормальном систолическом, форма артериальной гипертонии будет носить название «обезглавленной». Цифры АД при этой форме могут быть такими: 140/100 мм.рт.ст. Это всегда вторичное повышение, т.е. обусловлено наличием основного заболевания. Как правило, то болезни почек.
Высокое диастолическое давление свидетельствует о повышении тонуса периферических сосудов и о низкой сократительной способности сердца. Обезглавленная гипертензия — это симптом заболеваний почек, либо болезней сердца с развитием сердечной недостаточности. При обнаружении высоких цифр «нижнего» давления крови, при нормальном уровне систолического, необходимо тщательно обследовать почки и сердце.
6 Злокачественная

Злокачественная артериальная гипертензия — это очень тяжёлая форма, стремительно развивающаяся и в короткие сроки поражающая сосуды почек, мозга, сетчатки, с развитием осложнений. Цифры АД при этой форме чрезвычайно велики: 230-300/120-160 мм.рт.ст. Чаще страдают этой формой молодые мужчины в возрасте 35-40 лет.
Начало такой формы гипертонии быстрое, пациенты предъявляют жалобы на интенсивные головные боли, головокружение, прогрессирующее ухудшение зрения вплоть до слепоты, боли в сердце, одышку, может наблюдаться удушье, кровохарканье, у всех пациентов со злокачественной формой наблюдается поражение почек, у 95% развивается энцефалопатия на фоне высочайших цифр кровяного давления.
Эта форма приводит к развитию осложнений — сердечной, почечной недостаточности, потере зрения, инсультов, инфарктов — в короткие сроки. Прогноз злокачественной формы АГ в большинстве случаев неблагоприятный.
7 Резистентная

Артериальная гипертензией считается резистентной или рефрактерной, когда на фоне приёма антигипертензивных препаратов в оптимальной дозе и комбинации не происходит должное снижение артериального давление. Проще говоря, кровяное давление остаётся высоким на фоне рациональной терапии гипотензивными препаратами.
Если систолическое давление снижается менее чем на 15%, а диастолическое — на 10% от исходных цифр на фоне приема трёх гипотензивных препаратов в дозах, близких к максимальным, не менее 6 недель, и исключено наличие вторичной гипертонии, то есть все основания для постановки диагноза — резистентная гипертония. Чаще всего эта форма сочетается со злокачественной АГ.
Развитию резистентности к лечению способствует курение, прогрессирующее ожирение, употребление алкоголя, чрезмерное употребление соли, прием препаратов от давления по желанию или самовольная отмена лечения, назначенного врачом.
Для того, чтобы не было оснований предполагать резистентную форму АГ, чтобы наблюдался эффект от лечения, необходимо прежде всего устранить все вредные привычки, нормализовать массу тела, а также не допускать самостоятельной отмены препаратов или корректировки схемы лечения.
8 Гипертония «белого халата»
Чувство необъяснимого волнения и тревоги при входе в любое медучреждение
Если Вас бросает в дрожь от страха при виде медработников, Вы испытываете чувство необъяснимого волнения и тревоги при входе в любое медучреждение, то вероятнее всего, при измерении давления в кабинете врача, цифры Вашего артериального давления будут завышены. Дома же, при самостоятельном измерении, артериальное давление приходит к норме.
Такая разновидность повышения АД получила название гипертония «белого халата». Она диагностируется, если наблюдается четкая связь повышения артериального давления с измерением его медработником, при измерении давления пациентом в привычных условиях, дома, цифры АД в пределах нормы.
9 Метаболическая

Это форма гипертонии, которая сопровождает метаболический синдром. Этот синдром включает в себя ожирение, нарушение углеводного обмена (повышенный уровень сахара в крови), повышенный уровень триглицеридов крови. Если у пациента с ожирением, инсулинорезистентностью, высокими цифрами глюкозы крови натощак, измерить давление, то с большой долей вероятностью цифры АД будут повышены.
Есть данные о взаимосвязи лишних килограмм и величины АД: при похудении на 1 кг, цифра АД снижается на 2 мм.рт.ст. Людям с ожирением стоит помнить об этом, равно как и о том, что ожирение и высокое давление приводит к развитию осложнений: ИБС, инсультов, инфарктов, сердечной недостаточности.
10 Артериальная гипертензия с эпизодами ортостатической гипотензии
У пожилых пациентов, людей, страдающих сахарным диабетом, при лечении a-адреноблокаторами зачастую развивается особая форма гипертонии. Особенность её в том, что при стабильно высоких цифрах АД систолического, при переходе из горизонтального в вертикальное положение, происходит его резкое снижение на более чем 30 мм.рт.ст. Об этой особенности нужно помнить, и учитывать, что при этой форме a-адреноблокаторы противопоказаны, как и резкие подъёмы с кровати. Поскольку могут развиваться обмороки.
Каковы механизмы регуляции артериального давления и почему оно становится выше нормы? Какие причины могут приводить к повышению артериального давления?
После того как мы узнали классификацию и нормальные цифры артериального давления, так или иначе необходимо вернутся к вопросам физиологии кровообращения. Артериальное давление у здорового человека, несмотря на значительные колебания в зависимости от физических и эмоциональных нагрузок, как правило, поддерживается на относительно стабильном уровне. Этому способствует сложные механизмы нервной и гуморальной регуляции, которые стремятся вернуть артериальное давление к первоначальному уровню после окончания действия провоцирующих факторов. Поддержка артериального давления на постоянном уровне обеспечивается слаженной работой нервной и эндокринной систем, а также почек.
Все известные прессорные(повышающие давление) системы, в зависимости от длительности эффекта, подразделяются на системы:
- быстрого реагирования(барорецепторы синокаротидной зоны, хеморецепторы, симпатоадреналовая система) — начинается в первые секунды и длится несколько часов;
- средней длительности(ренин-ангиотензиновая) — включается через несколько часов, после чего ее активность может быть как повышенной, так и сниженной;
- длительно действующие(натрий-объем-зависимая и альдостероновая) — могут действовать в течении продолжительного времени.
Все механизмы в определенной степени вовлечены в регуляцию деятельности системы кровообращения, как при естественных нагрузках, так и при стрессах. Деятельность внутренних органов — головного мозга, сердца и других в высокой степени зависит от их кровоснабжения, для которого необходимо поддерживать артериальное давление в оптимальном диапазоне. То есть, степень повышения АД и скорость его нормализации должны быть адекватны степени нагрузки.
При чрезмерно низком давлении человек склонен к обморокам и потере сознания. Это связано с недостаточным кровоснабжением головного мозга. В организме человека существует несколько систем слежения и стабилизации АД, которые взаимно подстраховывают друг друга. Нервные механизмы представлены вегетативной нервной системой, регуляторные центры которой расположены в подкорковых областях головного мозга и тесно связаны с так называемым сосудодвигательным центром продолговатого мозга.

Необходимую информацию о состоянии системы эти центры получают от своего рода датчиков — барорецепторов, находящихся в стенках крупных артерий. Барорецепторы находятся преимущественно в стенках аорты и сонных артериях, снабжающих кровью головной мозг. Они реагируют не только на величину АД, но и на скорость его прироста и амплитуду пульсового давления. Пульсовое давление — расчетный показатель, который означает разницу между систолическим и диастолическим АД. Информация от рецепторов поступает по нервным стволам в сосудодвигательный центр. Этот центр управляет артериальным и венозным тонусом, также силой и частотой сокращений сердца.
При отклонении от стандартных величин, например, при снижении АД, клетки центра посылают команду к симпатическим нейронам, и тонус артерий повышается. Барорецепторная система принадлежит к числу быстродействующих механизмов регуляции, ее воздействие проявляется в течении нескольких секунд. Мощность регуляторных влияний на сердце настолько велика, что сильное раздражение барорецепторной зоны, например, при резком ударе по области сонных артерий способно вызвать кратковременную остановку сердца и потерю сознания из-за резкого падения АД в сосудах головного мозга. Особенность барорецепторов состоит в их адаптации к определенному уровню и диапазону колебаний АД. Феномен адаптации состоит в том, что рецепторы реагируют на изменения в привычном диапазоне давления слабее, чем на такие же по величине изменения в необычном диапазоне АД. Поэтому, если по какой-либо причине уровень АД сохраняется устойчиво повышенным, барорецепторы адаптируются к нему, и уровень их активации снижается (данный уровень АД уже считается как бы нормальным). Такого рода адаптация происходит при артериальной гипертензии, и вызываемая под влиянием применения медикаментов резкое снижение АД уже будет восприниматься барорецепторами как опасное снижение АД с последующей активизацией противодействия этому процессу. При искусственном выключении барорецепторной системы диапазон колебаний АД в течении суток значительно увеличивается, хотя в среднем остается в нормальном диапазоне(благодаря наличию других регуляторных механизмов). В частности, столь же быстро реализуется действие механизма, следящего за достаточным снабжением клеток головного мозга кислородом.
Для этого в сосудах головного мозга имеются специальные датчики, чувствительные к напряжению кислорода в артериальной крови — хеморецепторы. Поскольку наиболее частой причиной снижения напряжения кислорода служит уменьшение кровотока из-за снижения АД, сигнал от хеморецепторов поступает к высшим симпатическим центрам, которые способны повысить тонус артерий, а также стимулировать работу сердца. Благодаря этому, АД восстанавливается до уровня, необходимого для снабжения кровью клеток головного мозга.
Более медленно (в течении нескольких минут) действует третий механизм, чувствительный к изменениям АД — почечный. Его существование определяется условиями работы почек, требующих для нормальной фильтрации крови поддержание стабильного давления в почечных артериях. С этой целью в почках функционирует так называемый юкстагломерулярный аппарат (ЮГА). При снижении пульсового давления, вследствие тех или иных причин, происходит ишемия ЮГА и его клетки вырабатывают свой гормон — ренин, который преращается в крови в ангиотензин-1, который в свою очередь, благодаря ангиотензинпреращающему ферменту (АПФ), конвертируется в ангиотензин-2, который оказывает сильное сосудосуживающее действие, и АД повышается.
Ренин-ангиотензиновая система (РАС) регуляции реагирует не столь быстро и точно, нервная система, и поэтому даже кратковременное снижение АД может запустить образование значительного количества ангиотензина-2 и вызвать тем самым устойчивое повышение артериального тонуса. В связи с этим, значительное место в лечении заболеваний сердечно-сосудистой системы принадлежит препаратам, снижающим активность фермента, превращающего ангиотензин-1 в ангиотензин-2. Последний, воздействуя на, так называемые, ангиотензиновые рецепторы 1-го типа, обладает многими биологическими эффектами.
Основные эффекты ангиотензина 2:
- Сужение периферических сосудов
- Выделение альдостерона
- Синтез и выделение катехоламинов
- Контроль гломерулярного кровообращения
- Прямой антинатрийуретический эффект
- Стимуляция гипертрофии гладкомышечных клеток сосудов
- Стимуляция гипертрофии кардиомиоцитов
- Стимуляция развития соединительной ткани (фиброз)
Одним из них является высвобождение альдостерона корковым веществом надпочечников. Функцией этого гормона является уменьшение выделения натрия и воды с мочой (антинатрийуретический эффект) и, соответственно, задержка их в организме, то есть, увеличение объема циркулирующей крови (ОЦК), что также повышает АД.
Ренин-ангиотензиновая система (РАС)
РАС, наиболее важная среди гуморальных эндокринных систем, регулирующих АД, которая влияет на две основные детерминанты АД — периферическое сопротивление и объем циркулирующей крови. Выделяют два вида этой системы: плазменная(системная) и тканевая. Ренин секретируется ЮГА почек в ответ на снижение давления в приносящей артериоле клубочков почек, а также при уменьшении концентрации натрия в крови.
Основное значение в образовании ангиотензина 2 из ангиотензина 1 играет АПФ, существует другой, независимый путь образования ангиотензина 2 — нециркулирующая «локальная» или тканевая ренин-ангиотензиновая паракринная система. Она находится в миокарде, почках, эндотелии сосудов, надпочечниках и нервных ганглиях и участвует в регуляции регионального кровотока. Механизм образования ангиотензина 2 в этом случае связан с действием тканевого фермента — химазы. В следствии чего может уменьшаться эффективность ингибиторов АПФ, не влияющих на этот механизм образования ангиотензина 2. Следует отметить также, что уровень активации циркулирующей РАС не имеет прямой связи с повышением АД. У многих больных (особенно пожилых) уровень ренина плазмы и ангиотензина 2 достаточно низкий.
Почему же, все-таки, возникает гипертензия?
Для того, чтобы это понять, нужно представить себе, что в организме человека есть, своего рода, весы на одной чаше которых находится прессорные(то есть повышающие давление) факторы, на другой — депрессорные(снижающие АД).

В случае, когда перевешивают прессорные факторы, давление повышается, когда депрессорные — снижается. И в норме у человека эти весы находятся в динамическом равновесии, благодаря чему давление и удерживается на относительно постоянном уровне.
Какова роль адреналина и норадреналина в развитии артериальной гипертензии?
Наибольшее значение в патогенезе артериальной гипертензии отводится гуморальным факторам. Мощной непосредственной прессорной и сосудосуживающей активностью активностью обладает катехоламины — адреналин и норадреналин, которые вырабатываются главным образом в мозговом веществе надпочечных желез. Они же являются нейромедиаторами симпатического отдела вегетативной нервной системы. Норадреналин воздействует на, так называемые альфа-адренорецепторы и действует достаточно долго. В основном сужаются периферические артериолы, что сопровождается повышением как систолического, так и диастолического АД. Адреналин возбуждая альфа- и бета-адренорецепторы(b1 — сердечной мышцы и b2 — бронхов), интенсивно, но кратковременно повышает АД, увеличивает содержание сахара в крови, усиливает тканевой обмен и потребность организма в кислороде, приводит к ускорению сердечных сокращений.
Вляние поваренной соли на АД
Кухонная или поваренная соль в избыточном количестве увеличивает объем внеклеточной и внутриклеточной жидкости, обуславливает отек стенки артерий, способствуя этим сужению их просвета. Повышает чувствительность гладких мышц к прессорным веществам и вызывает увеличение общего периферического сопротивления сосудов(ОПСС).
Какие существуют в настоящее время гипотезы возникновения артериальной гипертензии?
В настоящее время принята такая точка зрения, — причиной развития первичной (эссенциальной) является комплексное воздействие различных факторов, которые перечислены ниже.
- возраст(2/3 лиц в возрасте более 55 лет имеют АГ, а если АД нормальное, вероятность развития в дальнейшем 90%)
- наследственная предрасположенность(до 40% случаев АГ)
- внутриутробное развитие(низкий вес при рождении). Кроме повышенного риска развития АГ, также риск связанных с АГ метаболических аномалий: инсулинрезистентность, сахарный диабет, гиперлипидемия, абдоминальный тип ожирения.
Модифицируемые факторы образа жизни(80% АГ связанно с этими факторами):
- курение,
- неправильное питание(переедание, низкое содержание калия, высокое содержание соли и животных жиров, низкое содержание молочных продуктов, овощей и фруктов),
- избыточный вес и ожирение(индекс массы тела больше 25 кг/мт2, центральный тип ожирения — объем талии у мужчин более 102 см, у женщин более 88 см),
- психосоциальные факторы(морально-психологический климат на работе и дома),
- высокий уровень стресса,
- злоупотребление алкоголем,
- низкий уровень физических нагрузок.
Источники: http://serdec.ru/bolezni/rezkie-skachki-arterialnogo-davleniya, http://zabserdce.ru/davlenie/formy-gipertonicheskoj-bolezni.html, http://bezgipertonii.ru/mehanizmy/