Тромбофлебит малого таза после родов
Тромбофлебит
 Тромбофлебит – это воспалительный процесс на стенках вен, где стенки сосудов утолщаются и впоследствии чего образуется тромб. Такое послеродовое осложнение может развиться у молодой мамы, которая страдала варикозной болезнью до или во время беременности, а также может быть вызвано эндофлебитом.
Тромбофлебит – это воспалительный процесс на стенках вен, где стенки сосудов утолщаются и впоследствии чего образуется тромб. Такое послеродовое осложнение может развиться у молодой мамы, которая страдала варикозной болезнью до или во время беременности, а также может быть вызвано эндофлебитом.
Тромбофлебит возникает в следствии попадания в кровь микробов из инфицированных мест в организме человека, и внутренние поверхности вен поражаются этими микробами.
Появление тромбофлебита после родов так же происходит в связи с:
- повышением во время родов свертываемости крови;
- развитием застоя в тазу после опорожнения матки в обширной сосудистой сети, который образовался при беременности;
- уменьшением притока крови к венам ног по причине пребывания женщины в постели после родов.
Симптомы тромбофлебита
Чтобы различить на первых стадиях такое серьезное заболевание, необходимо тщательно отнестись к первым его предвестникам:
- Учащение сердцебиения до 100 раз в минуту и выше;
- Воспаленные вены;
- Возникает боль в ногах, если воспалены вены в нижних конечностях;
- Наблюдаются болезненные ощущения при надавливании на вены;
- Повышается резко температура тела до 37-39°С, появляется озноб.
Тромбофлебиты поверхностных и глубоких вен.
Тромбофлебит поверхностных вен ног после родов встречается редко, а если это происходит, то это осложнение вызвано в следствии варикоза. При нажатии пальцем на воспаленную вену чувствуются болевые ощущения, кожа над воспаленной веной гиперемированная. В редких случаях отекают ноги.
Тромбофлебит глубоких вен подразделяют на три разновидности заболевания:
Метротромбофлебит распознается трудно. Такое заболевание развивается в следствии осложнения эндомиометрита. Симптомами такого заболевания являются: тахикардия, сильные кровянистые выделения в течении длительного периода, субинволюция матки.
Тромбофлебит вен таза после родов проявляется не раньше, чем через 15 дней. Причиной осложнения служит плохое сокращение матки.
Пораженные вены в нижней части венозной системы часто прощупываются возле основания широкой связки, а так же на тазе с боковой стенки в виде болезненных извитых и плотных тяжей.
Когда воспаление переходит на клетчатку, окружающую вены, возникают маленькие инфильтраты (второстепенной параметрит). Намного труднее определить поражение вен в яичниковом сплетении (верхней сосудистой системе).
Тромбофлебит глубоких вен ног после родов развивается в большинстве случаев на 2—3 неделе. Симптомами болезни являются: сильная боль в одной или двух ногах, резкое повышение температура тела, появляется озноб. Наступает отек ног через двое суток после проявления заболевания.
Лечение тромбофлебита.
Если такое серьезное заболевание не лечить, большая вероятность развития легочной эмболии, в некоторых случаях приводящая к летальному исходу. При всех формах тромбофлебита следует обратиться к врачу. Доктор поставит правильную форму заболевания.
Вот некоторые советы, которые может приписать врач:
Рекомендуется независимо от локализации поражения и формы заболевания абсолютный покой, обе ноги необходимо согнутыми под углом 30 градусов зафиксировать в высоком положении. Не следует делать в пораженную конечность внутримышечных инъекций и внутривенных вливаний.
При тромбофлебите поверхностных вен врач может прописать сульфаниламиды, а так же аутогемотерапия которые применяются один раз в три дня по 3-5 мл. Затем от того, как воспаление начинает затихать, накладывается повязка с мазью Вишневского на 8-10 дней на конечность. Повязку не менять и не снимать на протяжении этих дней.
При метротромбофлебите приписывают стрептомицин или в некоторых случаях биомицин, а так же сульфаниламиды. Так же назначают инъекции питуитрина, чтобы лучше сокращалась матка. Инъекции необходимо делать в течении 2-3-х дней по 1 мл. дважды в день.
При заболевании тромбофлебита вен таза и тромбофлебита бедренных вен приписывают так же сульфаниламиды, стрептомицин и биомицин. Еще при таких формах заболевания могут назначить прикладывание медицинских пиявок по 6-7 штук на пораженные вены, а при тромбофлебите тазовых вен пиявки прикладывают на низ живота. Прикладывание пиявок необходимо делать 1 раз в 7-10 дней.
Пенициллин нежелательно принимать при тромбофлебитах так как этот антибиотик в большинстве случаев усиливает процесс тромбообразования. Если врач все же назначает пенициллин, то его необходимо применять вместе с дикумарином. Дикумарин задерживает свертывание крови. Дикумарин нельзя применять в том случае, когда в крови протромбин уменьшился до 40%. Вследствие этого во время лечения дикумарином следует постоянно контролировать содержание протромбина в крови у пациента.
Если температура тела нормализовалась у больного в течение 20 дней и при анализе крови РОЭ меньше, чем 20 мм, то больному убирают возвышенность из-под ног и разрешают небольшие движения, со временем постепенно увеличивая движения. Немного позже больному разрешено седеть на кровати, постепенно спускать ноги и немного начинать ходить опираясь на костыли, а затем на палочку. Ноги больного остаются отечные довольно долго.
Но не занимайтесь самолечением. Это серьезное заболевание и при первых симптомах тромбофлебита обращайтесь за помощью к врачу.
Если вы нашли эту статью полезной, пожалуйста, поделитесь ней. Спасибо!
Тромбофлебиты после родов

Послеродовые тромбофлебиты — одно из проявлений септической инфекции. В их происхождении существенное значение придается нервно-сосудистым реакциям
Все послеродовые тромбофлебиты могут быть разбиты на две группы:
- тромбофлебиты поверхностных вен
- тромбофлебиты глубоких вен.
Обе эти разновидности могут протекать либо с нагноением (пиемия), либо без него.
Тромбофлебиты глубоких вен в свою очередь принято делить следующим образом:
- тромбофлебиты вен матки—метротромбофлебиты,
- тромбофлебиты вен таза
- тромбофлебиты бедренных вен.
Наблюдаются поражения и других вен, например вен плеча, но они встречаются крайне редко.
1. Тромбофлебиты поверхностных вен. Клиническая картина и симптоматология. Воспаленная вена напряжена, прощупывается в виде болезненного темно-синего, довольно широкого шнура. Кожа по ходу пораженной вены гиперемирована, регионарные лимфатические узлы увеличены. Тромбофлебит поверхностных вен, почти как правило, наблюдается у женщин, у которых еще до беременности или до родов имелось варикозное их расширение. Температура обычно субфебрильная, пульс учащен. Общее состояние мало страдает. Отеки ног сравнительно редки. При влагалищном исследовании особых изменений, кроме замедленной обратной инволюции матки, не обнаруживается. Заболевание протекает очень медленно.
Распознается заболевание на основании указанной клинической картины.
2. Тромбофлебиты глубоких вен. Тромбофлебиты вен матки. Клиническая картина характеризуется следующими симптомами. Болезнь начинается высокой температурой с большими ремиссиями. Больные жалуются на плохой аппетит и сон, головную боль, повторные ознобы. Пульс учащается до 110—120 ударов в минуту. Матка увеличена по сравнению со сроком послеродового периода, пастозна, болезненна. Лохий довольно много; они имеют серозно-кровянистый характер. Иногда отмечается нерезко выраженный симптом Блюмберга-Щеткина.
Основные характерные симптомы болезни устанавливают при влагалищном исследовании. Матка неравномерно сокращена, болезненна; на одном из ее участков, обычно в области ребра, она пастозна, несколько выпячена и болезненна. Под серозной оболочкой в боковых отделах матки нередко определяются извилистые тяжи. Вся тазовая клетчатка отечна. Изменения крови нерезко выражены. В моче обнаруживаются следы белка, лейкоциты.
Распознавание особых трудностей не представляет.
3. Тромбофлебиты вен таза и бедренных вен. Клиническая картина и симптоматология. Заболевание начинается обычно в конце второй недели послеродового периода с потрясающего озноба. Ремиссии температурной кривой достигают 1,5—2°. Пульс резко учащен и не соответствует температуре. Живот умеренно вздут, болезнен при пальпации. Матка плохо прощупывается через брюшные покровы. Хорошо выражен симптом Блюмберга-Щеткина. В остальном клиническая картина напоминает собой септикопиемию или септицемию, одной из форм которой тромбофлебит по существу и является.
При поражении вен таза основное значение для распознавания имеет влагалищное исследование. Матка увеличена, пастозна, чувствительна. Выделения довольно обильные, кровянистые. В различных отделах параметральной клетчатки прощупываются извитые пульсирующие болезненные тяжи («дождевые черви», по В. Я. Илькевичу), один или несколько, иногда в виде клубка (тромбоз венозных сплетений), идущие в разных направлениях. Прилегающая к воспаленному участку вены клетчатка инфильтрирована, плотна, болезненна (парафлебит). Такой парафлебит довольно часто дает начало воспалению всей околоматочной клетчатки (параметрит).
Тазовая клетчатка, в которой заложены воспаленные участки вены, отечна. Иногда процесс ограничивается тазовыми венами, иногда же он имеет наклонность к переходу на бедренные вены. В таких случаях в клетчатке малого таза, ближе к паховой складке соответствующей стороны, находят участок, откуда пораженные вены как бы расходятся в виде веера, корень которого направлен к отверстию, через которое сосудисто-нервный пучок проходит на бедро.
Первым признаком поражения вен бедра является болезненность икроножных мышц в верхней их трети, примерно на уровне бифуркации икроножных вен. Иногда здесь удается прощупать болезненные, утолщенные сосуды. В дальнейшем появляется сглаженность паховой складки, отек бедра, особенно в области бедренного треугольника, в глубине которого можно прощупать утолщенные и болезненные сосуды и проследить их ход вплоть до коленного сустава, повышение кожной температуры, расширение поверхностных вен и подколенной; постепенно развиваются боли на месте воспаленного сосуда, иррадиирующие в пятки, возникает чувство онемения, тяжести, ползания мурашек.
При гнойном.расплавлении тромбов клиническая картина болезни совпадает с септикопиемией.
Распознается тромбофлебит на основании приведенных выше симптомов. Характерно резкое ускорение РОЭ (до 65 мм в час), моноцитоз. Баночная проба по В. А. Вальдману дает увеличение моноцитов в IV2—2 раза. Обязательны систематические измерения окружности пораженной конечности в трех местах: бедро (на уровне нижнего угла бедренного треугольника), коленный сустав (на уровне мыщелков) и верхняя треть голени (на уровне бифуркации икроножных вен).
Независимо от формы и локализации поражения рекомендуется высокое положение обеих ног, согнутых под углом в 30— 40°, и абсолютный покой. Следует избегать подкожных (внутримышечных) инъекций в пораженную конечность и внутривенных вливаний. Холод на низ живота. При тромбофлебите поверхностных вен — сульфаниламиды и аутогемотерапия по 3—5 мл один раз в 3 дня. После того как процесс начинает затихать, накладывают повязку с мазью Вишневского на всю конечность на 7—10 дней, не сменяя ее. При метротромбофлебите — стрептомицин или биомицин, сульфаниламиды. Для лучшего сокращения матки назначают инъекции питуитрина по 1 мл 2 раза в день в течение 2—3 дней. При тромбофлебите вен таза и бедренных вен назначают стрептомицин, биомицин, сульфаниламиды. По ходу пораженных вен или на низ живота при тромбофлебитах тазовых вен ставят медицинские пиявки (6—7 штук); пиявки можно повторить только через 7— 10 дней.
Наблюдения показывают, что пенициллин при тромбофлебитах часто ведет к усилению процессов тромбообразования и потому применять его в подобных случаях нежелательно (Г. П. Зайцев). При необходимости одновременно с применением пенициллина целесообразно назначать больным дикумарин (по 0,1—0,15 2—3 раза в день), обладающий свойством задерживать свертывание крови. Лечение дикумарином должно проводиться при постоянном учете содержания в крови протромбина: дикумарин не следует применять, если содержание протромбина в крови снизилось до 40%- Более эффективны стрептомицин и биомицин. В остальном лечение сходно с лечением септикопиемии.
После длительной (20 дней) нормальной температуры и при РОЭ ниже 20 мм удаляют подставки из-под ног и больной разрешают легкие движения. Если это не вызывает обострения процесса, то постепенно увеличивают движения, затем разрешают садиться на кровати, спускать ноги и, наконец, ходить. Первые 2—3 дня больная ходит с помощью костылей, а затем опираясь на палочку. Отек ног держится довольно долго.
Сгусток крови во внутренней вене, называемый тромбозом глубоких вен, — одно из наиболее серьезных возможных осложнений после родов. Наиболее часто такой тромб образуется в ноге, часть его может оторваться и двинуться к сердцу или легким, если не принять мер. Там тромб перекроет кровоток и вызовет боли в груди, одышку и, в редких случаях, даже смерть.
Гормональные изменения повышают риск образования тромбов во время и после беременности. В общем, это нарушение довольно редкое, однако после кесарева сечения риск возникновения тромбов в 3-5 раз выше, чем после обычных родов. Вероятность образования тромбов также выше, если вы курите, ваш индекс массы тела выше 30, вы старше 35 лет или не можете после операции ходить достаточно много. Исследования доказывают, что почти все страдающие тромбозом имеют генетическую предрасположенность к образованию тромбов.
Сгустки чаще всего образуются в ногах, но могут быть и в тазовых венах. Симптомы — болезненность и отеки ног, особенно в икрах. Тромбоз часто возникает в первые дни после родов и диагностируется еще в роддоме. Может, однако, появиться и через несколько недель. Гораздо реже тромбы могут образовываться и во время беременности.
Если у вас тромб, вам дадут антикоагулянт («разжижающий кровь»), лекарство, предотвращающее появление новых сгустков. Может понадобиться госпитализация для постоянного наблюдения. В зависимости от того, появились тромбы до или после родов, вы можете получать антикоагулянт в виде инъекций или принимать соответствующие таблетки.
Что делать, если возник тромбофлебит после родов у мамы


Во время беременности и родов женский организм претерпевает большие трудности, чем это может показаться на первый взгляд. У кого-то резервы позволяют выдерживать такую нагрузку, тогда весь период вынашивания проходит без особых проблем, а у других возникают многочисленные осложнения и последствия. Одно из наиболее опасных состояний, которое может развиться практически у каждой женщины при сочетании факторов, – тромбофлебит после родов. Его появление – результат генетической предрасположенности, состояния здоровья и воздействия внешних условий. Симптомы заболевания некоторое время могут протекать малозаметно, иногда маскироваться под другие патологии. Несвоевременно выявленный тромбофлебит, недостаточная его профилактика во время родов и после них могут стать причиной летального исхода.
Читайте в этой статье
Что такое тромб?
Это прижизненно образовавшийся сгусток крови. Тромб возникает вследствие активизации свертывающейся системы. В норме подобные образования возникают в любом месте при повреждении, достаточно вспомнить парез на пальце или трещину кожи где-нибудь. При патологии активация свертывающей системы может происходит в ответ на какие-то экстремальные состояния, например, после кровопотери или травмы в ходе оперативного вмешательства. Также сосуды могут быть повреждены изнутри, и это вызовет образование подобного сгустка крови.
Основу его составляют красные кровяные пластинки. Также значимый процент могут занимать лейкоциты (тогда он носит название белый тромб), эритроциты (в этом случае красный) или их смесь. Иногда встречаются гиалиновые формы, состоящие из разрушенных форменных элементов.
В чем опасность появления
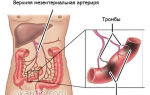
Образовавшись в сосудах, чаще всего в венах нижних конечностей, тромб может отрываться от стенки (или иногда он вовсе изначально флотирующий) и мигрировать с током крови в другие отделы организма. Чаще всего он «застревает» в микроциркуляторном русле легких, в таких случаях возникает тромбоэмболия артерий органа.
Причины развития патологии
Тромбофлебит – образование тромба в венозных сосудах с возможной миграцией данного образования по всей кровеносной системе и нарушением работы некоторых органов вследствие его оседания в этом месте. Иногда это угрожающее жизни состояние. Теоритически возникновение тромба возможно абсолютно в любой вене, и чем она крупнее, тем вероятность грозных осложнений выше.
Существует следующая классификация патологии:
- поверхностный тромбофлебит;
- возникновение его в глубоких венах.
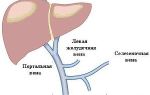
Любой вариант может протекать с инфицированием и нагноением. Тромбофлебит глубоких сосудов принято делить на патологию вен матки, малого таза, голени и бедра. Поражение других отделов встречается намного реже.
 Тромбофлебит после родов
Тромбофлебит после родов
Факторы риска
Послеродовый тромбофлебит имеет более высокий процент своей реализации в определенных клинических ситуациях. Задача врача – выявить подобные факторы и назначить своевременную профилактику в виде медикаментозного лечения, ношения компрессионного белья, определенной двигательной активности и т.п.
Беременность и роды
Период вынашивания и появления малыша самостоятельно являются провоцирующими моментами для развития тромбофлебита. Связано это с реологическими изменениями крови, в результате которых она становится более вязкой, особенно накануне родов. Увеличивающая в размерах матка сдавливает близлежащие сосуды, что нарушает отток крови от нижних конечностей, способствуя ее застою, прогрессированию варикоза и образованию тромбов. Всему этому благоприятствует и гормональный фон.
Варикозная болезнь вен ног
У всех женщин, которые до беременности или во время нее имели любые, даже незначительные проявления расширения вен, риск образования тромбов после родов повышен. В идеале варикоз лучше прооперировать еще до планирования зачатия, так как в большинстве случаев при вынашивании все симптомы усугубляются, особенно в третьем триместре.
В течение всей беременности таким женщинам рекомендуется носить компрессионное белье необходимого класса сжатия. Выбор следует проводить вместе с врачом.
Особую настороженность следует проявлять, если в анамнезе у них или близких родственников уже когда-то был тромбофлебит, особенно глубоких вен. В таких случаях лечение дополняется препаратами, нормализующими свертывание крови.
Всем беременным с проявлениями варикоза следует проводить ультразвуковое исследование сосудов ног на предмет выявления тромбов в них. Обнаружение подобных сгустков крови дает возможность предпринять все возможные меры по предупреждению прогрессирования заболевания. В некоторых случаях ставятся специальные кава-фильтры над патологическим участком, так тромб не может мигрировать дальше.
Массивная кровопотеря
Физиологической во время родов является потеря до 10% от всего объема циркулирующей крови. Это около 500 мл. Массивная кровопотеря вызывает активацию свертывающей системы, что должно предотвращать ее прогрессирование. В некоторых ситуациях происходит срыв на этом этапе, возникает ДВС-синдром. При этом начинают образовываться тромбы во всех сосудах и органах. Чтобы это предотвратить, кровопотерю следует своевременно восполнять.
При травматизации
Во время любых оперативных вмешательств (ушивание ли это разрывов или процесс кесарева сечения) резко повышается риск образования тромбов ввиду травматизации тканей и активизации свертывающей системы крови. Чем объемнее, тем выше риск. Например, если сравнить кесарево сечение без и с удалением матки, то во втором случае вероятность тромбоза будет в разы больше.
Возраст женщины
Доказано, что с возрастом риск тромбофлебита увеличивается. Граница – 35 — 40 лет, после чего любое оперативное вмешательство сопровождается назначением антикоагулянтной терапии (противодействует чрезмерному свертыванию).
Ожирение, курение
Нарушение метаболизма женщины, ведущее к избыточному весу, также влечет за собой риск тромбозов. Это обусловлено гиподинамией, особенно при беременности. Также при ожирении стенки сосудов травмируются продуктами обмена веществ и способствуют образованию тромбов. Курение усугубляют всю ситуацию: никотин влияет на реологические свойства крови, повышая ее вязкость.
Часто в третьем триместре беременности у женщин, особенно с факторами риска, развивается гестоз. Патология характеризуется триадой симптомов: отеки, повышение давления и нарушение работы почек. Претерпевают изменения и форменные элементы крови. Все это приводит к увеличение риска тробофлебита в несколько раз по сравнению со здоровыми женщинами.
Заболевания сердечно-сосудистой системы
Также факторами риска являются все заболевания сердца и сосудов. Особую опасность составляют аритмии, искусственные клапаны, пороки и т.п.
Наличие онкологических заболеваний
Любые злокачественные опухоли повышают риск тромбозов. На современном уровне развития акушерства и гинекологии часто женщины с онкологией удачно вынашивают беременность, но всегда необходимо быть настороженными в плане гиперкоагуляции. Сегодня не редкость роды после операций на шейке матки, после перенесенной меланомы и др.
Длительный постельный режим
Гиподинамия, в том числе в послеродовом периоде, увеличивает вероятность тромбофлебита вследствие застоя крови в венах ног. Длительный постельный режим может быть назначен после обширных разрывов или операций и других осложнений.
Наследственные тромбофилии
В настоящее время все чаще выявляются различного рода генетические заболевания, которые могут становиться причиной бесплодия, невынашивания на разных сроках, а также тромботических осложнений. Все эти заболевания объединены в группу наследственных тромбофилий. Своевременная диагностика и лечение – профилактика грозных последствий.
Симптомы появления
Клиническая картина патологии зависит от того, на каком уровне тромб перекрыл кровоток. Необязательно, чтобы он здесь же и образовался, очень часто такой сосудистый сгусток мигрирует, например, из вен нижних конечностей. Чаще всего тромбофлебит развивается через 1 — 2 недели после родов.

Поверхностный тромбофлебит
Данный вариант протекает в наиболее легкой форме. Это обусловлено тем, что подкожные вены доступны для визуализации, их можно потрогать. При тромбофлебите сначала появляется боль на том участке, где расположен сосуд. Вена при пальпации уплотнена, болезненна, ее можно сравнить с натянутой веревкой. Кожа над ней гиперемирована, локально отмечается повышенная температура. Может появиться отек и увеличиваться регионарные лимфатические узлы. Иногда поднимается температура до 37 — 38 градусов.
Тромбофлебит глубоких вен
Эта патология протекает более скрыто, ввиду чего диагностируется позднее, следовательно, и протекает сложнее.
Тромбофлебит глубоких вен голени и бедра характеризуется появлением внезапной боли в пораженной конечности, она носит распирающий характер. Вскоре обнаруживается отек тканей, который еще некоторое время нарастает. Паховая складка при этом может сглаживаться. При касании до икроножных мышц отмечается их болезненность. В дальнейшем появляется чувство «бегания мурашек», онемение. Поверхностные вены начинают расширяться, так как кровоток через них усиливается. Характерны температура и симптомы интоксикации.
Тромбофлебит тазовых вен протекает более скрыто. Клиника маскируется под «острый живот». Повышается температура тела, выражены симптомы интоксикации, женщина вялая, иногда нарушается сознание. Несвоевременная диагностика может привести к летальному исходу. При этом отмечается вздутие, боли внизу живота. При влагалищном исследовании отмечается изменения в параметральной клетчатке: обнаруживаются чувствительные извитые «змеи» вокруг матки, все прилегающие участки болезненны и уплотнены.
Тромбофлебит вен матки также характеризуется болями и тяжестью внизу живота. На фоне высокой температуры, интоксикации и перитониальных симптомов обнаруживается резко увеличенная матка или ее часть. На ней могут обнаруживаться выпячивания или плотные извитые тяжи. Количество лохий увеличено.
Диагностика
Обнаружение патологии при локализации процесса в поверхностных венах не представляет трудностей, этому способствует яркая клиническая картина. Тромбофлебит глубоких вен может маскироваться под другие патологии, например, под несостоятельность швов, если выполнялось кесарево сечение, или кишечную непроходимость, иногда симптомы похожи на сепсис. Помимо визуального осмотра и пальпации, следует при появлении каких-либо болей замерять окружность ноги в разных местах в сравнении со здоровой.
Также эффективно в диагностике тромбофлебита использовать ультразвуковое исследование сосудов с доплерометрией. Во время его проведения можно обнаружить даже малейшие нарушения кровотока, а также визуализировать месторасположение сгустка крови. Однако УЗИ малоинформативно при тромбофлебите глубоких вен таза, матки.
В отдельных случаях может помочь в диагностике МРТ (магнитно-резонансная томография), ЭКГ (например, при тромбоэмболии легочной артерии) и некоторые другие способы.
 Рекомендуем прочитать статью об отеках ног после кесарева. Из нее вы узнаете о причинах появления отеков, препаратах для восстановления, эффективности методов народной медицины для снятия отеков после родов.
Рекомендуем прочитать статью об отеках ног после кесарева. Из нее вы узнаете о причинах появления отеков, препаратах для восстановления, эффективности методов народной медицины для снятия отеков после родов.
Лечение патологии может проходить как в амбулаторных, так и стационарных условиях, иногда используются и оперативные техники. Основные направления терапии:
- Необходимо обеспечить покой пораженной конечности или всему телу. В случае, если развился тромбофлебит в матке или в венах малого таза, женщина находится некоторое время в реанимационном отделении.
- Обязательно использование компрессионного белья (чулок или колготок) на протяжении всего лечения и некоторое время после. Степень сжатия должен определять только лечащий врач. Неправильно подобранное изделие может еще больше усугубить состояние. Вместо компрессионного белья может использоваться эластичный бинт, но он менее удобен и надежен в носке. Подобные консервативные мероприятия помогут избежать нарастания отека и застаивания крови в нижних конечностях.
- Местно или системно используются антикоагулянты и антиагреганты – препараты, которыми можно повлиять на свертываемость крови. Во время грудного вскармливания и беременности можно использовать только гепарин. Инъекции его проводят в живот. Также при лактации разрешен варфарин.
- Для уменьшения воспалительной реакции и для обезболивания назначаются нестероидные противовоспалительные средства. Например, диклофенак и подобные. Однако применение их при грудном вскармливании ограничено.
- Назначают венотонизирующие крема и мази в качестве профилактики образования новых тромбов.
- Также эффективно в комплексном лечении физиотерапевтические процедуры: электрофорезе, ультразвук и другие.
- Антибактериальные препараты назначаются редко. Как правило, воспаление носит асептический характер и не требует подобной терапии.
Иногда возникает необходимость в установке кава-фильтров – специальных приспособлений, которые помещаются в вену. Они не мешают общему току крови, но препятствуют миграции тромбов выше места своего расположения. Чаще всего они устанавливаются в нижнюю полую вену. Но важно помнить, что любое новое оперативное вмешательство многократно увеличивает риск повторного тромбофлебита.
Редко используется хирургическое удаление тромба открытым путем или с помощью специальной аппаратуры. В последнем случае миниатюрный катетер вводится в здоровую вену и достигает тромбированного участка, после чего убирает там сгусток крови.
Тромбофлебит вен после родов – одна из самых серьезных и опасных патологий. Лечение заболевания длительное, комплексное, не всегда приводит к полному выздоровлению. Поэтому во всех случаях оперативных вмешательств и других манипуляций, а также у лиц группы риска должна проводиться на должном уровне профилактика данной патологии.
Источники: http://posle-rodov-mama.ru/bolezni/tromboflebit.html, http://www.sweli.ru/beremennost/posle-rodov/problemy-so-zdorovem-posle-rodov/tromboflebity-posle-rodov.html, http://7mam.ru/tromboflebit-posle-rodov/