Тромбоз глубоких вен тромбофлебит тромбоэмболия
Тромбоз глубоких вен
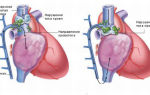
Тромбоз глубоких вен – состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. В клинической практике тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций. Клиническая симптоматика тромбоза глубоких вен включает распирающие боли, отечность, синюшность кожи, поверхностную гипертермию, болезненность при пальпации пораженной вены, набухание поверхностных вен. Окончательный диагноз устанавливается по данным УЗДГ вен нижних конечностей и дуплексного сканирования; для оценки микроциркуляции проводится реовазография. Лечение тромбоза глубоких вен проводится гепарином под контролем коагулограммы; при необходимости осуществляется хирургическое удаление образовавшегося тромба.
Тромбоз глубоких вен
Тромбоз глубоких вен – состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. В клинической практике тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций.
Тромбы могут образовываться не только в глубоких, но и в поверхностных венах, однако тромбоз поверхностных вен (поверхностный тромбофлебит) редко становится источником серьезных проблем. В отличие от тромбофлебита, тромбоз глубоких вен требует неотложной медицинской помощи в связи с риском развития опасных для жизни пациента осложнений.
Причины тромбоза глубоких вен
Для развития заболевания необходимо сочетание нескольких факторов:
- повреждение внутренней выстилки венозной стенки в результате воздействия механического, химического, аллергического или инфекционного агента;
- нарушение системы свертывания крови;
- замедление тока крови.
При некоторых обстоятельствах вязкость крови увеличивается. Если на стенках вены есть препятствия для нормального тока крови, увеличивается риск образования тромбов. Мелкий тромб, образующийся на венозной стенке, вызывает воспаление и дальнейшее повреждение стенки вены, которое становится причиной образования других тромбов.
Возникновению тромбоза глубоких вен способствуют застойные явления в венах нижних конечностей. Причиной застоя становится неподвижность или малоподвижность человека в течение долгого времени.
Пусковые факторы при тромбозе глубоких вен:
- травма, операция, чрезмерное физическое напряжение;
- инфекционное заболевание;
- длительная неподвижность при состояниях после хирургического вмешательства, неврологических и терапевтических заболеваниях;
- период после родов;
- прием пероральных гормональных контрацептивов;
- злокачественные опухоли (особенно – рак желудка, легких и поджелудочной железы);
- ДВС-синдром.
Риск развития заболевания увеличивается при продолжительном неподвижном положении с опущенными вниз ногами. Так, на Западе существуют термины «синдром экономического класса» и «телевизионный тромбофлебит». В первом случае речь идет о людях, у которых тромбоз глубоких вен развился после длительного перелета. Во втором – о пожилых пациентах, у которых заболевание появилось после долгого сидения перед телевизором. И в том и в другом случае пусковым фактором стало длительное пребывание в позе сидя с согнутыми ногами, при котором создаются препятствия нормальному венозному оттоку.
Возврат крови по венам в значительной степени обеспечивается сокращением мышц. После операций и при некоторых хронических заболеваниях пациент долгое время остается практически неподвижным. В результате в нижних конечностях развиваются застойные явления, приводящие к тромбозу глубоких вен.
При приеме оральных контрацептивов, болезнях крови, злокачественных опухолях тромбоз в значительной степени обусловлен гиперкоагуляцией (повышенной свертываемостью крови). В отдельных случаях нарушение кровотока в глубоких венах может свидетельствовать о болезни Бюргера (облитерирующем тромбангиите аллергического генеза).
Как правило, тромбоз глубоких вен развивается в области нижних конечностей. Однако, иногда наблюдаются и тромбозы глубоких вен в области рук, которые возникают при воздействии следующих пусковых факторов:
- катетеризация вен верхних конечностей. Катетер, находящийся в вене длительное время, вызывает раздражение венозной стенки и приводит к образованию тромба;
- имплантированный кардиофибриллятор или электрокардиостимулятор;
- злокачественное новообразование в области вены;
- чрезмерная нагрузка на верхние конечности у спортсменов (бейсболистов, пловцов, тяжелоатлетов). Заболевание развивается из-за сдавления глубоких вен верхних конечностей натренированными мышцами плечевого пояса.
Симптомы тромбоза глубоких вен
Симптомы зависят от локализации тромба. Примерно в половине случаев кровь через систему коммуникантных вен оттекает в подкожные вены, кровоток частично восстанавливается, и тромбоз глубоких вен протекает бессимптомно. У остальных больных наблюдается один или несколько следующих симптомов в различных сочетаниях:
- — распирающие боли в пораженной конечности;
- — боль при пальпации, усиливающаяся по ходу вены, в которой образовался тромб;
- — отеки;
- — местная гипертермия;
- — синюшность кожных покровов пораженной конечности;
- — набухшие поверхностные вены.
О перенесенном тромбозе могут свидетельствовать развитые венозные коллатерали в нижней части живота, в области тазобедренных суставов, бедра и голени.
Осложнения тромбоза глубоких вен
Исходом тромбоза глубоких вен может стать хроническая венозная недостаточность, в результате которой развиваются отеки нижних конечностей и нарушения трофики (липодерматосклероз, экзема, трофические язвы).
Самым опасным осложнением тромбоза глубоких вен является тромбоэмболия легочной артерии. Оторвавшиеся кусочки тромбов вместе с током крови двигаются в легкие, попадают в легочную артерию и вызывают ее эмболию (закупорку). Нарушение кровотока в легочной артерии приводит к развитию острой дыхательной и сердечной недостаточности и может стать причиной смерти пациента. В случае, когда кусочком тромба закупоривается мелкая ветвь легочной артерии, развивается инфаркт легкого.
Диагностика тромбоза глубоких вен
Современная флебология располагает хорошей технической базой для проведения оценки венозного кровотока и диагностики тромбоза глубоких вен. Как правило, диагноз устанавливает флеболог. Он проводит жгутовые пробы (эластическое бинтование ног по специальной методике), в том числе – маршевую пробу, при которой на ногу больного от пальцев до паха накладывается эластический бинт. Затем пациент некоторое время ходит. Распирающие боли и не спавшиеся после проведения пробы подкожные вены указывают на тромбоз.
Для оценки кровотока в глубоких венах применяется флебография, дуплексное сканирование и УЗДГ вен нижних конечностей и радионуклидное сканирование. Оценка состояния микроциркуляции проводится по данным реовазографии нижних конечностей.
Лечение тромбоза глубоких вен
В связи с риском развития опасных осложнений больные с тромбозом глубоких вен обязательно госпитализируются. Назначается строгий постельный режим. Пораженной конечности придают возвышенное положение. Чтобы предотвратить образование новых тромбов, пациенту назначают гепарин (обычно – в течение недели). Затем больного переводят на «мягкие» антикоагулянты (варфарин). Курс лечения варфарином продолжается 6 месяцев. Для контроля за состоянием системы свертываемости крови пациенту периодически проводится коагулограмма.
Тромболитические препараты эффективны только на ранних стадиях формирования тромба. В поздние сроки тромболитическая терапия опасна из-за возможной фрагментации тромба и развития тромбоэмболии легочной артерии. При выраженных нарушениях кровообращения в конечности показана тромбэктомия.
Профилактика тромбоза глубоких вен
Мероприятия, направленные на предупреждение тромбоза глубоких вен, заключаются в исключении факторов риска, использовании эластических чулок, ранней двигательной активности пациентов в послеоперационном периоде. В ряде случаев после операции назначают малые дозы ацетилсалициловой кислоты и гепарина, уменьшающих свертываемость крови.
В чем разница тромбоза и тромбофлебита
Тромбофлебит и флеботромбоз часто считают синонимами, названиями одного и того же заболевания. На самом деле это не так. Несмотря на отчасти схожую этиологию, это разные патологии. Так в чем разница тромбоза и тромбофлебита? Какие факторы влияют на их развитие? Какими симптомами проявляется поражение вен в первом и во втором случае?
Основным отличием тромбоза от тромбофлебита считается место локализации. Тромбофлебит обычно развивается в поверхностных венозных сосудах, в то время как тромбоз чаще поражает глубокие вены. Кроме того, при тромбофлебите тромбы образуются в деформированных сосудах, в то время как тромбоз может возникнуть в неизмененных, нормальных венах.

Причиной патологических изменений вен, как правило, становится варикозное расширение, повреждение внутренних стенок кровеносного сосуда из-за травмы, инфекции (местной, общей) и т.д. В результате повреждений ток крови по вене нарушается, замедляется. В итоге это приводит к воспалению сосуда, образованию в нем плотных кровяных сгустков, ещё больше мешающих прохождению крови по венам, воспалению мягких тканей нижних или верхних конечностей.
Тромбоз считается гораздо более опасным заболеванием. Для него, как и для тромбофлебита, характерно образование в венах тромбов, препятствующих нормальному прохождению крови по сосудам. Однако флеботромбоз глубоких вен, в первую очередь, возникает из-за нарушения коагуляционных свойств самой крови, а не повреждения сосудов.
Тромбоз и тромбофлебит в основном различаются тем, что первый может возникнуть в невоспаленной вене. Этим объясняется частое отсутствие или малая выраженость симптомов патологии.

Что касается тромбофлебита, выявить его намного проще. Заболевание протекает на фоне воспалительного процесса в вене, поэтому практически всегда сопровождается специфическими для воспаления местными и общими явлениями.

Существенных различий в этиологии заболеваний нет. Образованию тромбов в обоих случаях способствуют множественные факторы. Вне зависимости от локализации патологии, и тромбоз, и тромбофлебит возникают на фоне:
- Варикозной болезни.
- Заболевания сосудов.
- Повреждения венозных стенок.
- Патологически измененного состава крови.
- Повышенной свертываемости крови.
- Замедленного кровотока.

В свою очередь причинами развития подобных состояний становятся:
- Эндокринные заболевания.
- Онкологические заболевания.
- Хронические болезни сердечно-сосудистой системы.
- Общие и местные инфекционные заболевания.
- Болезни крови.
- Нейротрофические расстройства.
- Аллергические процессы.
- Внутривенные инъекции, при которых происходит повреждение кровеносного сосуда.
- Катетеризация вен в течение длительного времени.
- Операции, проводившиеся в области тазобедренного сустава, тазового дна, нижней части брюшной полости.
- Местные воспалительные, гнойные процессы.
- Неправильное питание.
- Вредные привычки.
- Нарушение процессов общего метаболизма.
- Сбои гормональной регуляции.
- Аборты.
- Беременность, роды.
Чаще всего тромбофлебит развивается в деформированных венах. Деформация сосудов происходит из-за избыточных нагрузок на тазобедренные суставы, ноги (поднятие тяжестей, длительное нахождение на ногах и др.). Соответственно, в зоне риска находятся люди активные, подвергающиеся чрезмерным физическим нагрузкам.

Но и отсутствие движения также вредно для здоровья. Малоподвижный образ жизни, сидячая работа приводят к формированию явлений застоя крови в венах нижних конечностей. Следствием таких состояний становится нарушение нормального кровотока, расширение, деформация вен, образование в их просветах сгустков крови, тромбов.
Основным признаком флеботромбоза является внезапно вспыхивающая боль в пораженной конечности. Болевые ощущения не постоянны, а усиливаются нагрузках на ноги (ходьба, поднятие тяжестей, длительное стояние).
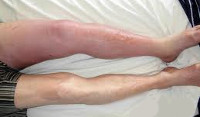
Далее возникает отечность тканей. Появляется чувство тяжести, распирания ноги. Кожа вокруг тромбированного участка вены цианотична (синюшный оттенок), сильно натянута, блестит. Расширенные напряженные вены становятся заметными через несколько дней с момента образования тромба.
Температура конечности повышается на 1,5-2 градуса. Возможно повышение общей температуры тела. Пульсация артерий больной конечности может быть не нарушена, но чаще всего чувствуется слабо либо отсутствует полностью.
При тромбозе икроножных или только глубоких вен клиническая картина заболевания стерта. В таких случаях единственным симптомом возникшей патологии служит незначительная отечность в области голеностопного сустава и боль в икроножной мышце, возникающая при физическом напряжении.

При остром тромбофлебите поверхностных вен первыми симптомами становятся болевые ощущения тянущего характера. Боль локализуется в области тромбированного участка кровеносного сосуда. Пораженная вена уплотнена, выступает над поверхностью кожи. В отличие от тромбоза пульсация артерий и температура конечности остается нормальной.
Наблюдается отечность больной ноги, двигательные функции затруднены. По ходу тромбированной вены наблюдается припухлость, инфильтрация, гиперемия мягких тканей. Кожа приобретает синюшный оттенок. Варикозно расширенные вены напряжены, при пальпации пораженных участков возникает сильная боль.
Специфические признаки тромбофлебита нередко сопровождаются воспалительной симптоматикой:
- 1. ухудшение самочувствия;
- 2. общая слабость;
- 3. озноб;
- 4. головная боль;
- 5. повышение температуры тела (в тяжелых случаях до 39 градусов).
Тромбофлебит глубоких вен проявляется равномерной отечностью стопы и голени. Боль тупая, резко усиливается при нажатии на икроножную мышцу, при сгибании стопы. Ходить больной может с трудом. Иногда боль так сильна, что человек не может ступить на ногу.
При появлении любых вышеописанных симптомов необходимо обязательно получить консультацию флеболога. Пройти медицинское обследование и в случае выявления тромбофлебита или тромбоза немедленно начать адекватное лечение под руководством врача.
Тромбоз глубоких вен
 Тромбоз глубоких вен — это состояние, при котором образуются тромбы (кровяные сгустки). В основном тромбоз глубоких вен образуется в нижних конечностях и гораздо реже встречается с другой локализацией. У женщин предрасположенность больше к данному заболеванию из-за приёма оральных комбинированных контрацептивов. Причиной летального исхода может стать тромбоэмболия лёгочной артерии, если лечение отсутствует. У 20% жителей встречается тромбоз глубоких вен. Посттромботический синдром может образоваться как позднее осложнение. Также образование кровяных сгустков, возможно и в поверхностных венах, но, как правило, довольно редко в этом случае возникают осложнения.
Тромбоз глубоких вен — это состояние, при котором образуются тромбы (кровяные сгустки). В основном тромбоз глубоких вен образуется в нижних конечностях и гораздо реже встречается с другой локализацией. У женщин предрасположенность больше к данному заболеванию из-за приёма оральных комбинированных контрацептивов. Причиной летального исхода может стать тромбоэмболия лёгочной артерии, если лечение отсутствует. У 20% жителей встречается тромбоз глубоких вен. Посттромботический синдром может образоваться как позднее осложнение. Также образование кровяных сгустков, возможно и в поверхностных венах, но, как правило, довольно редко в этом случае возникают осложнения.
Тромбоз глубоких вен причины
В случае если повреждены внутренние выстилки венозных стенок в результате химических, аллергических, механических воздействий, а также при наличии инфекционного заболевания, есть вероятность образования тромбоза глубоких вен. Ещё это может произойти при замедлении кровяного тока или нарушениях свёртываемости.
Тромбоз глубоких вен ног возникает в случае застоя, то есть при неподвижности или малоподвижности длительное время. Также возникает в случае неподвижного положения с опущенными конечностями, при длительных поездках на транспорте, у людей, работающих сидя или стоя. Мелкий тромб, который образовался на венозной стенке, способен вызвать воспаление, после чего возникают различные повреждения. В срезе этого начнётся образование других кровяных скоплений. Глубокий венозный тромбоз отличается наличием нескольких кровяных скоплений в пределах вены глубокой, в итоге чего воспаляется сосудистая стенка.
Первичным тромбозом глубоких вен является флеботромбоз, который отличается тем, что у тромба непрочная фиксация. Вторичным тромбозом глубоких вен является тромбофлебит, в результате которого внутренняя оболочка вены воспаляется.
Люди наиболее подверженные заболеванию:
— в пожилом возрасте;
— при оперативном вмешательстве;
— при наличие опухоли поджелудочной железы, лёгких и желудка;
— во время беременности, в послеродовом периоде;
— если присутствует антифосфолипидный синдром;
— при избыточном весе;
— при приёме гормональных препаратов;
— при высоком уровне гомоцистеина и фибриногена;
— при дефиците протеина С, S и антитромбина.
Сокращение мышц обеспечивает незначительный возврат крови по венам. В послеоперационном периоде пациент, имея хроническое заболевание, сохраняет неподвижное положение длительное время в результате чего образуются тромбы.
Тромбоз глубоких вен может образоваться в верхних конечностях в следующих случаях:
— при наличии катетера. Катетер, который присутствует уже длительное время и начинает раздражать венозные стенки, провоцируя образование кровяных сгустков;
— при наличии имплантированного кардиофибрилятора или электрокардиостимулятора;
— при наличии злокачественных образований;
— при чрезмерной нагрузке спортсменов (тяжелоатлетов, пловцов, бейсболистов). При сдавлении вен в верхних конечностях натренированных мышц плечевого пояса, развивается заболевание.
Значительные нарушения гемодинамики вызывает тромбоз глубоких вен голени и по этой причине диагностика более затруднительна. У пациента не страдает общее состояние и, возможно, бессимптомное течение.
Тромбоз глубоких вен симптомы
Тромбоз глубоких вен всегда сопровождается несколькими симптомами, которые указывают на нарушение венозного оттока, сохраняя при этом артериальный приток. Симптомы всегда зависят от места поражения (мезентеральной, портальной, вены сетчатки глаз). Видимым признаком является отёк и изменение цвета кожного покрова в месте образования кровяного сгустка. Также может возникнуть покраснение и чувство тяжести и жара в ногах. Боли будут ежедневно нарастать. Может возникнуть выраженный болевой синдром, который сопровождается загрудинными болями, приступами кашля, лихорадкой . Это способствует отрыву и миграции тромба в сосуды лёгких. Тромбоз глубоких вен ног может быть бессимптомным и приводить к осложнениям с летальным исходом.
Тромбоз глубоких вен голени может проявляться болью в мышцах (икроножных), которые будут усиливаться в голеностопном суставе при движении. Это заболевание клинически проявляется довольно скудно. Возможно проявление боли только при пальпации или же боль будет локальная распирающая. Внешний вид конечности останется неизмененным, изредка может повышаться температура из-за усиленного кровотока по поверхностной вене, связанная с гипертензией. В основном возникает в области лодыжек значительный отёк, а также в голени или в бедре. При помощи электротермометра можно получить достоверную информацию в отношении здоровой конечности и асимметрии температуры кожи пациента.
Больной будет ощущать переполнение подкожных вен. Скованность в движениях не характерна для тромбоза глубоких вен, однако, у многих пациентов, возможно, наличие признаков асептического флебита и перифлебита. Тромбоз бедренной вены более ярко выражен. Все зависит от сужения просвета сосуда и распространение тромбов. У пациента будет увеличено бедро и голень в объёме. Возможно, увеличение паховых лимфатических узлов, температура тела будет достигать 38°С.
В зависимости от формы и места развития тромбофлебита будут проявляться соответствующие симптомы. Отёчность возникнет и в области глаз. Наиболее часто поражаются подкожные вены. Появиться сильная боль в месте прохождения вены. При пальпации вена твёрдая и разбухшая, вызывает боль.
Локализацию тромба не только в повреждённой стенки сосуда, но и в просвете, можно заметить при остром тромбозе глубоких вен. В этом случае отток крови будет блокирован. При тромбозе глубоких вен очень часто отток крови в подкожную вену происходит через коммуникативную. Течение заболевания будет бессимптомным, однако, будут заметны венозные коллатерали на голени, внизу живота, на тазобедренных суставах, бедре.
При наличии тромба в бедренной вене у пациента проявятся более тяжёлые симптомы. Болевые ощущения будут во внутренней части бедра, кожа припухнет и обретёт красный цвет, боль при этом будет острой. Поверхностные вены разбухают. Если просвет частично закупорен, будут несильные болевые ощущения в ноге, пахе, передней брюшной стенке, ягодичной области. Кожные покровы обретают синюшный цвет в случае полного закрытия просвета. Пациент ограничивает движения, у него появляется слабость.
Острый тромбоз глубоких вен
Это воспаление венозных стенок, в результате чего, образуется тромб, который закрывает просвет. Острый тромбоз глубоких вен способен поражать разные отделы. Женщины наиболее подвержены этому заболеванию. Развитию способствуют аллергические реакции, инфекционные заболевания (пневмония, ангина, остеомиелит, фурункулы, флегмона и пр.), травмы.
Триада Вирхова объединяет главные патогенетические факторы: замедленный кровоток, изменённая структура стенки сосудов, усиленные свёртывающие кровяные свойства. С внутренней венозной оболочки начинается воспаление, вследствие чего образуется тромб.
Начинается тромбоз глубоких вен с незначительного отёка и сильных болевых ощущений в подкожной вене. Они могут распространяться по всей нижней конечности или же локализоваться в бедре, стопе, голени. Температура тела достигает 39°С, больные ощущают слабость. На воспалённой части заметны красные полосы. Кожа блестящая и напряжённая, образуется отёк, вследствие которого нога увеличивается на 2 см. Также повышается температура кожи.
У острого тромбоза голени начало острое с интенсивными болями. Через несколько дней заметны расширенные поверхностные сосуды. Коллатеральное кровообращение начинает развиваться. Конечность холодная. При высоком поднятии конечности уменьшается боль и чувство распирания. Усиленную боль в поражённой части провоцирует глубокий вдох и кашель. Ограничены движения голеностопного сустава.
Для постановки диагноза на начальном этапе выявляют симптомы:
— Бисхард. Боль будет усиливаться при надавливании пальцем на область внутренней части пятки или лодыжки.
— Хоманс. При тыльном сгибании стоп возникнут резкие боли в мышцах (икроножных).
— Опитца-Раминеса при помощи аппарата с манжеткой для измерения давления. Воздух нагнетается грушей до 50 мм и при наличии воспаления возникнет резкая боль по венам, которая уменьшается со снижением давления в манжетке.
— Ловенберг. На среднюю треть голени надевают манжетку и подают давление от 80 мм, которое способно вызвать интенсивное нарастание болевых ощущений в икроножных мышцах.
При поражении вен таза и бедра в сегментах туловища и конечностей появляется отёчность, болевые ощущения иррадиирующие в пах, присутствует цианоз. Температура тела может достичь 40°С и сопровождается проливным потом и ознобом. Расширяются поверхностные вены передней брюшной стенки и бедра, бледнеет кожный покров, на стороне поражения конечность начинает резко увеличиваться. Отёк может перейти и на половые органы. При движениях наблюдаются сильные боли в суставах.
Острый илеофеморальный тромбоз глубоких вен включает в себя следующие клинические формы:
1. Синяя флегмазия, которая сопровождается выраженным отёком конечности и уменьшением ОЦК.
2. Белая флегмазия, сопровождается отсутствием артериальной пульсации, а также наличием рефлекторного артериального спазма.
В этом случае все вены конечностей подвержены заболеванию. Конечность увеличивается в несколько раз, кожные покровы становятся фиолетовыми. О присоединении инфекции будут свидетельствовать заполненные зловонной и тёмной жидкостью петехии. Температура кожи понижается. В дистальном отделе на артериях конечности отсутствует пульсация. Возникает одышка, тахикардия, анемия. Артериальное давление снижено, развивается септическое состояние и гиповолемический шок. Не исключено развитие гангрены.
Всегда есть опасность разрыва тромба и его миграции в сердечные сосуды, сосуды головного мозга, глаз, лёгких. Как правило, они инфицированы и служат источником распространения инфекций, таких как флегмона, абсцесс, сепсис. Будет также нарастать дыхательная недостаточность. Симптомы будут развиваться от нескольких часов до нескольких дней.
Тромбоз глубоких вен диагностика
Основной задачей в диагностировании тромбоза глубоких вен является определение локализации тромба и степень поражения. Правильное диагностирование позволяет достичь максимального эффекта в лечении и выявление заболевания на раннем этапе. Признаки, указывающие на наличие тромба:
— Повышенная температура и покраснение кожи на участке вен варикозного расширения;
— Боль при пальпации;
— Появляется болезненный тяж вдоль поражённого участка;
— После сидения и длительной ходьбы, в ногах появляются боли тянущего характера;
При наличии одного или нескольких симптомов, точный диагноз определить невозможно. Необходим общий анализ крови, исследование на онкомаркеры, коагулограмма, а так же исследование Д-димера, так как он подтверждает наличие тромбоза.
Анализ крови позволяет обнаружить воспалительную реакцию: повышенный показатель СОЭ, увеличенную концентрацию С-реактивных пептидов и фибриногенов, лейкоцитоз. Коагулограмма указывает точный сдвиг увеличения свёртываемости крови. При глубоком венозном тромбозе глубоких вен повышенная концентрация Д-димера на протяжении первых семи дней остаётся высокой.
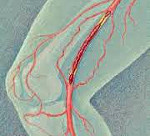
Дуплексное сканирование является самым распространённым методом обследования. Однако если присутствуют тромбы выше паха и в случае возникновения сомнений при дуплексном исследовании используется рентгеноконтрастная флебография. В отличие от УЗИ исследования, таким образом получают более достоверную информацию. Пациенту вводится контрастное вещество в вену, после чего их смотрят на рентгене. Это позволяет определить местонахождение тромбов. Возможно, проведение КТ или МР — ангиографии.
На пристеночный тромбоз глубоких вен будет указывать наличие пристеночного наложения и свободный ток крови после дуплексного сканирования, которые не перекрывают венозный просвет. В случае подозрения на развитие эмболии проводится исследование лёгких при помощи рентгена, в том числе с радиоактивным маркером. В дополнение назначает ЭХОКГ и ЭКГ.
Доплерография позволяет получить достоверную информацию о бедренной вене. Однако, исследуя глубокие вены голени, достоверной информации будет гораздо меньше. Также этот метод позволяет определить наличие тромба с бессимптомным течением. Это возникает в случае неполного закрытия просвета.
На наличие тромбоза глубоких вен будут указывать следующие признаки:
— Отсутствие изменения кровяного движения по бедренным артериям во время вдоха. Это свидетельствует о его наличии между миокардом и бедренной веной.
— После изгнания крови из вен голени врачом, кровоток не усилится в бедренной части. Это свидетельствует о наличии тромба между бедром и голенью.
— В передней, подколенной, бедренной и большеберцовой вене замедленная скорость движения крови.
— Движение крови отличаются на разных конечностях.
Флебография — это исследование вен при помощи введения в них контрастного вещества в основу которого входит йод. Это не наносит вред здоровью. О наличии тромбоза глубоких вен будет свидетельствовать:
— резко суженный просвет сосуда;
— непроходимость контрастного вещества в вену;
— на наличие бляшек и варикозное расширение вен укажут неровные сосудистые контуры;
— пристеночный тромб округлой формы и не прокрашен веществом.
Сегодня при помощи аппаратов проводят исследование несколькими способами. Основой исследования является рентгеновское и ультразвуковое излучение. Они отличаются дозой облучения, степенью инвазивности, длительностью и стоимостью процедур. Самые распространённые:
— Ультразвуковая ангиография, основанная на различных способностях поглощения и отражения ультразвуковых волн. При проведении применяют цветное картирование кровотока. Минусом этого метода является большая зависимость полученных результатов от технической характеристики прибора и врачебной квалификации.
— Направление и скорость кровотока на разных сосудистых участках позволяет определить ультразвуковая доплерография. Данный метод об анатомии и структуре не предоставляет никаких данных.
— Флебосцинтиграфия. Препарат, который содержит радиоактивные изотопы с минимальным периодом распада вводят в вену. Прибор регистрирует, как контрастное вещество распределилось по кровотоку.
— Для исследования вен на нижних конечностях при помощи контрастного вещества содержащий йод, применяют флебографию.
Наиболее современными методами диагностики тромбоза глубоких вен является мультиспиральная компьютерная томография и магниторезонансная томография. Этими методами врачи пользуются лишь в том случае когда не получили точного результата благодаря другой диагностике.
В проведении УЗИ необходимо учитывать, что достоверность информации зависит от чувствительности цветного допплера аппарата. Подобный метод позволяет выявить тромбоз глубоких вен, плотность, фиксацию тромба к венечным стенкам, протяжённость, наличие флотирующего участка, степень обструкции. Исследование позволяет определить время образования тромба, изучая наличие обходных путей и эхоплотность. Дуплексное сканирование в УЗИ исследовании позволяет обнаружить разрушенные венозные клапаны.
В случае подозрения тромбоза глубоких вен ног всегда диагностируются обе конечности. Диагностике подвергаются: нижняя полая, подвздошная, бедренные, вены голени, перфорантные и поверхностные вены. В случае отёка голени, диагностируются сосуды обеих конечностей. Это связано с тем, что образование тромба на одном месте может послужить толчком к образованию бессимптомных кровяных сгустков в других отделах венозной системы.
Для выявления глубокого венозного тромбоза применяют методику компрессии, которая основана на надавливание участка ноги, где находится глубокая вена. Диагностика захватывает весь объём конечности от паха до стопы. В случае отсутствия тромба, венозные стенки сомкнутся при надавливании. Если смыкание отсутствует или неполное, следовательно в просвете есть кровяное скопление. О глубоком венозном тромбозе говорят следующие признаки:
— при надавливании отсутствует смыкание венозных стенок;
— над местом надавливания отсутствует усиленный кровоток;
— нарушено заполнение просвета сосудов кровью.
Для пациентов с отёчностью, избыточным весом, диагностирование затрудняется. Наиболее точных результатов можно достичь при исследовании подколенной, суральной и вены верхней трети бедра. При диагностировании голени достоверность информации достигает 50%. Особое внимание уделяется анатомическим строениям поверхностных бедренных вен.
Тромбоз глубоких вен лечение
При выявлении тромбоза глубоких вен лечение необходимо начать незамедлительно. Можно его проводить как амбулаторно, так и в стационаре, все зависит от тяжести и стадии заболевания. Эмбологенные тромбозы глубоких вен лечат только оперативным путём.
Консервативно лечатся окклюзионные тромбозы глубоких вен. Как правило, назначаются антикоагулянты, снижающие свёртываемость крови, благодаря чему уменьшается вероятность новых образований. Основным лекарственным препаратом является Гепарин и его производные.
Целью лечения является недопустимость перехода во флотирующие тромбы. Применять Гепарин можно лишь в стационаре, во избегания различных осложнений, под строгим врачебным контролем. Однако, назначая Гепарин, всегда есть вероятность появления кровотечения. Дозировка препарата зависит от показателей свёртываемости крови методом АЧТВ.
Низкомолекулярные гепарины являются наиболее удобными при лечении. Больной может самостоятельно вводить препарат подкожно. В этом случае передозировка исключается, также можно обойтись без проверки крови на свёртываемость.
В случае необходимости консервативного лечения, его можно проводить амбулаторно, имея необходимы препараты. Проводя амбулаторное лечение необходимо регулярное УЗ-исследование, при малейших изменениях состояния.
В поликлинике можно лечить неэмбологенные тромбы бедренных вен, соблюдая чётко все правила. В первый день постановки диагноза следует начать вводить инъекции. Пероральные непрямые коагулянты (Кумадин, Варфарин) могут назначить на 3-й день инъекций глобулинов низкомолекулярных. Также через трое суток после приёма лекарственных препаратов пациент должен сдать кровь. Остальные анализы сдаются по назначению врача. Как правило, в первые семь дней сдаётся кровь 3 раза, далее 2 раза в неделю и 1 раз, на протяжении первого месяца приёма. Затем непрямые антикоагулянты принимаются на протяжении трёх месяцев со сдачей крови каждые две недели.
Если ухудшения не наблюдаются, то необходимо проводить УЗИ два раза на протяжении двух недель, а далее уже по назначению врача. В случае если динамика отсутствует или общее состояние ухудшилось, необходима госпитализация, следует провести диагностику на онкопатологию. Именно от тромбозов глубоких вен чаще всего наступает летальный исход.
Пациенты с ТГВ должны регулярно носить компрессионный трикотаж класса 2 или 3. В случае наличия хронической облитерирующего заболевания артерии нижней конечности, ношение эластичного компрессионного белья должно быть крайне осторожным. Компрессия противопоказана пациентам у которых регионарное систолическое давление задней большеберцовой артерии менее 80 мм. Также в обязательном порядке назначается антикоагулянтная терапия. Рекомендуется использовать Фондапаринкус или НМГ.
Тромболизисом называется процедура, при которой кровяные сгустки растворяют. Проводят ее только хирурги. При помощи введения катетера в закупоренный сосуд вводят тромболитик. Как правило, подобное лечение назначается лишь в тяжёлых случаях, в связи с возникновением кровотечений. Однако благодаря этому методу тромбы крупных размеров можно растворить. Наибольшего эффекта можно достичь, растворяя образования в верхней полой вене.
Венозная тромбэктомия — удаление образований хирургическим путём. Производится только при тяжёлом течении заболевания, так как есть высокая вероятность некроза. При флотирующей форме, устанавливается фильтр-Кава. Этот метод лечения является единственным для тех, кому противопоказаны антикоагулянты. Также в случае отсутствия улучшении после лечения проводят имплантацию фильтра в нижнюю полую вену.
Показаниями к хирургическому вмешательству при ТГВ является восстановление проходимости венозного русла, сохранение функции венозных клапанов, уменьшение тяжести посттромботического заболевания. Объём оперативного вмешательства зависит от распространённости и локализации кровяных сгустков, а также наличия патологии, длительности заболевания, тяжести общего состояния пациента.
Также можно одновременно применять народные средства, в дополнение к медикаментозному лечению. Жирные кислоты, которые входят в состав рыбьего жира, способны разрушить фибрин, участвующий в образовании тромба. Применяют различные ванночки для ног из трав перед сном.
Тромбоз глубоких вен профилактика
Профилактика включает в себя несколько разных мер, которые направленные на устранение причины, способной вызвать тромбоз глубоких вен. В первую очередь необходимо:
— отказаться от табакокурения;
— обязательно вести здоровый образ жизни;
— с повышенным холестерином также следует обязательно бороться;
— носить компрессионные чулки;
— оградить себя от излишней физической нагрузки;
— отказаться от высоких каблуков;
— регулярно принимать контрастный душ;
— питание должно быть рациональным;
— при длительном сидячем положении необходим массаж икр, регулярная ходьба.
Физкультура играет самую важную и основную роль в профилактике тромбоза глубоких вен. Ежедневные даже кратковременные занятия способны предотвратить появление заболевания. При подозрении образования кровяных сгустков следует оградить себя от ношения узких брюк, тесных, стягивающих носков, тугих корсетов и ремней, избегать перегревов (парная, сауна). Не следует принимать горячие ванны и проводить депиляцию с помощью горячего воска.
Проведение целенаправленной профилактики является довольно сложным процессом из-за большого количества факторов риска. В стационаре профилактика проводится при помощи правильно подобранной антикоагулянтной и дезагрегантной терапии. В случае малоподвижного образа жизни необходима регулярная гимнастика, занятия физкультурой, для того чтобы избежать застойных явлений.
В случае вынужденного обездвиживания (авиа перелёт, долгое путешествие) необходимо обильное питье, при этом необходимо регулярно двигать пальцами и стопами. Следует избегать простудных заболеваний на конечностях, а также не контактировать с инфекционными больными. В случае профилактики повторного появления заболевания необходимо принимать витамины В12, В6, Е, рекомендовано обязательное ношение компрессионного медицинского трикотажа.
Источники: http://www.krasotaimedicina.ru/diseases/zabolevanija_phlebology/thrombosis, http://vashflebolog.com/vascular-disease/tromboz-i-tromboflebit-v-chem-raznica.html, http://vlanamed.com/tromboz-glubokih-ven/