Тромбоз основной артерии проявляется
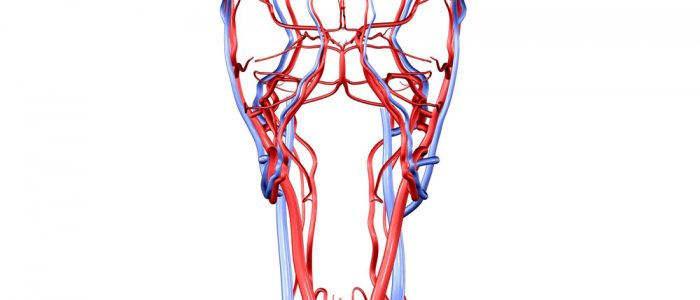
Тромбоз позвоночной артерии
Возникновение тромбоза позвоночной артерии связано с воздействием на организм человека множества вредных факторов, которые замедляют кровоток и способствуют образованию кровяных сгустков. При этом у пациента развивается сильная головная боль, случаются обмороки и наблюдаются другие неврологические симптомы, вызванные ишемией мозга. Терапия патологии должна бить комплексной и направленной на устранение основной причины болезни.
Причины развития
Спровоцировать развитие тромбоза позвоночной артерии может воздействие на организм человека таких факторов:
- врожденные нарушения структуры стенок сосудов;
- аномальная извитость;
- травмы;
- воспаления расположенных рядом тканей;
- атеросклероз;
- нарушение гормонального фона;
- остеохондроз позвоночника;
- мышечный спазм в шее;
- межпозвоночная грыжа.
Заболевание часто возникает в молодом возрасте.
К факторам риска, что способствуют развитию патологии, относят сидячий образ жизни или постоянную неудобную позу, в результате которой происходит компрессия и механическое повреждение сосудов. Заболевание носит наследственно-обусловленный характер. Спровоцировать его скорейшее развитие может расстройство микроциркуляции, а также различные атеросклеротические изменения.
Симптомы при тромбозе позвоночной артерии
Признаки тромбоза позвоночной артерии связаны с прекращением кровотока в сосуде вследствие закупорки тромбом. Преобладает неврологическая симптоматика, так как сосудистое русло несет кровь к мозгу и основным органам чувств. Функциональная ишемия мозга приводит к потере памяти, неспособности концентрировать внимание, нарушению зрения и слуха. Также у пациента наблюдается ряд общемозговых симптомов, например, головокружение, головная боль, давящее чувство в глазницах, потеря равновесия.
К основным признакам тромбоза позвоночной артерии относят такую симптоматику:
- потеря зрения или появление галлюцинаций;
- непроизвольное быстрое движение глазных яблок (нистагм);
- нарушение способности глотать и чувство комка в горле;
- головокружение;
- давящая или пульсирующая боль в висках, глазных яблоках и затылке;
- расстройство чувствительности на поверхности кожи;
- парезы, параличи;
- моторная или двигательная атаксия;
- астения и общее истощение организма;
- тошнота, рвота;
- потеря сознания;
- нарушение психики.
Вернуться к оглавлению
Как диагностируют?
Заподозрить тромбоз позвоночной артерии можно по наличию у пациента характерной клинической симптоматики. Для подтверждения диагноза проводится ряд лабораторных и инструментальных исследований, направленных на обнаружение основной причины тромбоза. Выполняют ультразвук с допплерографией, что выявляет состояние сосудов шеи. Рентгенография шейного отдела позвоночника поможет установить наличие остеохондроза или грыжи. Важно провести общий и биохимический анализ крови, а также сдать коагулограмму. Обнаружить неврологические проблемы головного мозга поможет электроэнцефалография. При развитии осложнений в диагностике используют магнитно-резонансную томографию.
Подход к терапии тромбоза позвоночной вены должен быть комплексным и включать ряд медикаментозных препаратов, физиотерапевтическое воздействие, массаж, лечебные упражнения и народные методы. При неэффективности проводимых мероприятий выполняется оперативное вмешательство. Оно заключается в установке стента — специальное устройство, что расширяет просвет сосудов. Важно также устранить основную причину развития патологических изменений.
Терапия тромбоза позвоночных артерий заключается в использовании антиагрегантов, фибринолитиков и других препаратов, уменьшающих тромбообразование. Если причиной болезни послужил остеохондроз шейного отдела позвоночника, то рекомендуется применять нестероидные противовоспалительные препараты и хондропротекторы. Улучшить мозговое кровообращение помогут такие препараты, как «Пирацетам», «Церебролизин» и «Цинаризин». В крайних случаях при выраженной ишемии тканей головного мозга используют «Нитроглицерин». Они сильно расширяют сосуды и способствует нормальному кровотоку, однако приводит к развитию большого количества осложнений, в том числе потери сознания. Также при тромбозе показано использование витамино-минеральных комплексов.
Физиотерапия
Чаще всего при развитии тромбоза позвоночной артерии применяются такие физиотерапевтические методики:
- иглоукалывание;
- магнитотерапия;
- парафиновые обертывания;
- грязевые ванны;
- УВЧ-воздействие;
- гирудотерапия;
- массаж;
- лечебная гимнастика;
- водные процедуры.
Вернуться к оглавлению
Народные рецепты
В нетрадиционной медицине используются различные средства борьбы с тромбозом позвоночных артерий. Наиболее часто применяется чеснок, который предварительно перемалывают, настаивают, и добавляют сок лимона. Употребляют вечером перед сном, что способствует разжижению крови и предотвращает развитие тромбов. Также применяется конский каштан, который настаивают на водке и употребляют по 15 грамм перед едой. Полезным средством является боярышник. Его настой расширяет сосуды и способствует нормальной микроциркуляции.
Кроме этого, в виде настоев с профилактической целью рекомендуется принимать такие лекарственные растения:
- крапиву;
- белую акацию;
- лесной орех;
- шишки хмеля.
Народные методы применяются только в сочетании с традиционной медициной.
Оперативное вмешательство
В случаях, когда консервативное лечение не вызывает желаемого результата применяются хирургические манипуляции. Они направлены на устранение тромба и установку внутрь суженного сосуда стента или специального расширяющего артерию приспособления. Он изготовлен из специального пластика и сохраняет стабильное положение в сосуде, предотвращая сужение его просвета. Такая процедура является малоинвазивной и проводится с помощью эндоскопических методик.
Меры профилактики
Чтобы предотвратить развитие тромбоза позвоночной артерии необходимо вести здоровый и подвижный образ жизни. Важно отказаться от курения и употребления алкогольных напитков, нужно правильно питаться и исключить из своего рациона жирные жареные блюда и пищу, богатую на холестерин. Необходимо заниматься подвижными видами спорта. Таким пациентам хорошо подойдет плаванье, бег и легкая атлетика.
Основная артерия головного мозга при атеросклерозе с тромбозом
Содержание
Патофизиология ишемического инсульта в бассейне основной артерии головного мозга
Основная артерия образуется за счёт слияния позвоночных артерий у места перехода моста в продолговатый мозг. После прохождения вдоль поверхности основания моста она заканчивается в межножковой ямке, где находится бифуркация и формируются задние мозговые артерии. Ветви основной артерии снабжают кровью основание моста и верхнюю часть мозжечка. Ветви основной артерии делятся на три группы:
- парамедианные ветви, число которых колеблется от 7 до 10, снабжают клиновидную часть моста по обеим сторонам от средней линии
- короткие огибающие ветви, их насчитывается от 5 до 7, снабжают боковые 2/3 моста, средние и верхние ножки мозжечка
- две билатеральные длинные огибающие артерии (верхние мозжечковые и передние/нижние мозжечковые артерии) идут вокруг моста и снабжают полушария мозжечка

Атеросклеротические поражения могут локализоваться в любом участке по ходу ствола основной артерии, но чаще всего в проксимальном базилярном (основание головного мозга) и дистальном позвоночном сегментах. Обычно поражения приводят к закупорке (окклюзии) проксимального участка основной артерии и одной или обеих позвоночных артерий в их дистальных участках.
Клиническая картина при закупорке (окклюзии) основной артерии варьирует в зависимости от доступности ретроградного коллатерального кровотока из задних соединительных артерий.
Атеросклероз с тромбозом иногда приводит к закупорке (окклюзии) верхней части основной артерии. Чаще же её закупорка вызывается эмболом из сердца или ниже расположенных позвоночных артерий и сегментов основной артерии. Артериоартериальные эмболы также могут служить причиной закупорки одной из более мелких ветвей основной артерии или одной из задних мозговых артерий.
Клинические симптомы закупорки (окклюзии) основной артерии по сравнению с её ветвями
Поскольку в стволе мозга в непосредственной близости друг от друга располагается много различных нейрональных систем, при его ишемии может возникнуть множество клинических синдромов. Наиболее значимыми с этой точки зрения системами являются кортико-спинальные и кортико-бульбарные пути, средние и верхние ножки мозжечка, спиноталамические пути и ядра черепных нервов. На рисунке проиллюстрированы некоторые из сосудистых синдромов, включая и такие, которые ждут клинико-патологоанатомического определения.
К сожалению, по симптомам преходящей ишемии или инсульта в бассейне основной артерии зачастую не удаётся установить, поражена ли сама основная артерия или её ветви, а между тем различия в локализации поражения имеют важное значение для выбора адекватного лечения. Однако распознать полную картину базилярной недостаточности несложно. Подтверждением данному диагнозу служат сочетание двусторонних симптомов поражения длинных проводников (чувствительных и двигательных), симптомов поражения черепных нервов, мозжечковой дисфункции.
Состояние «бодрствующей комы», сопровождающееся тетраплегией (паралич рук и ног), наблюдается при двустороннем инфаркте основания моста. При этом кома будет обусловлена дисфункцией активирующей системы ретикулярной формации. Тетраплегия с симптомами поражения черепных нервов заставляют предполагать полный, с тяжёлыми расстройствами инфаркт (инсульт) моста и среднего мозга.

Цель диагностики состоит в том, чтобы распознать угрожающую окклюзию основной артерии задолго до развития такого разрушительного по своим последствиям инфаркта головного мозга (инсульта). Поэтому серийные транзиторные ишемические атаки (ТИА, микроинсульты) или медленно прогрессирующий, с волнообразным течением инсульт становятся исключительно значимыми, если знаменуют собой атеросклеротический тромбоз дистально позвоночных артерий или проксимально окклюзию основной артерии.
Синдромы поражения верхних структур моста:
Клинические синдромы
Пораженные структуры
Синдром поражения средних структур моста:
Клинические синдромы
Пораженные структуры
Синдромы поражения нижних структур моста:
Клинические синдромы
Пораженные структуры
Транзиторные ишемические атаки (ТИА, микроинсульт) в бассейне основной артерии головного мозга
Транзиторным ишемическим атакам (ТИА, микроинсультам) в бассейне основной артерии как правило предшествует хроническая вертебро-базиллярная недостаточность (ВБН). Когда транзиторные ишемические атаки представляют собой проявления закупорки (окклюзии) нижележащего (проксимального) участка основной артерии, то в патологический процесс могут быть вовлечены продолговатый мозг, а также мост. Больные часто жалуются на головокружение, и когда их просят описать испытанные ощущения, то они сообщают о том, что «плывут», «качаются», «перемещаются», «чувствуют неустойчивость». Они могут пожаловаться на то, что «комната переворачивается вверх дном», «пол плывёт под ногами» или «приближается к ним».
Головокружение — это самый характерный симптом преходящей ишемии в бассейне основной артерии, но ещё до того, как тромбоз основной артерии приводит к развитию инфаркта, головокружение обычно сопровождается другими симптомами.

Преходящее головокружение в сочетании с двоением перед глазами (диплопией), нарушением речи (дизартрией), онемением лица или околоротовой области и расстройствами чувствительности половины тела свидетельствует о преходящей недостаточности мозгового кровообращения (ТИА, микроинсульт) в вертебрально-базилярной системе. Как правило, слабость половины тела (гемипарез) у пациента указывает на вовлечение в патологический процесс основной артерии независимо от того, поражены при этом позвоночные артерии или нет. Чаще всего транзиторные ишемические атаки (ТИА, микроинсульты) на фоне угрожающей окклюзии (закупорки) основной артерии или её ветвей бывают непродолжительными (в течение 5-30 мин) и повторными, возникая по нескольку раз в день. Это скорее обусловлено преходящим снижением кровотока, чем рецидивирующими эмболиями. Как правило, неврологическая симптоматика поражения ветви основной артерии связана с односторонним стволовым поражением, тогда как симптомы транзиторной ишемической атаки (ТИА, микроинсульта) при вовлечении основной артерии свидетельствуют о двустороннем поражении ствола мозга.
Ишемический инсульт в бассейне основной артерии головного мозга
Инсульт при атеросклерозе с тромбозом на фоне закупорки (окклюзии) основной артерии обычно даёт двусторонние симптомы поражения ствола головного мозга. Иногда о двусторонней ишемии ствола мозга свидетельствуют парез взора или ядерная офтальмоплегия (слабость или паралич мышц двигающих глаза) в сочетании с гемипарезом (слабость мышц половины туловища), т. е. определённая комбинация поражения черепного нерва и длинного проводящего пути (чувствительного и/или двигательного). Чаще наблюдается сочетание неврологических симптомов двустороннего поражения основания моста с одно- или двусторонним вовлечением структур покрышки мозга.
Когда при атеросклерозе с тромбозом закупорка (окклюзия) ветви основной артерии начинает проявляться у пациента клинически, это сопровождается односторонней симптоматикой поражения двигательных, чувствительных путей и черепных нервов. Окклюзии (закупорка) длинных огибающих ветвей основной артерии дают специфические клинические синдромы, характерные для «лакунарной болезни».
Патофизиология ишемического инсульта в бассейне верхней мозжечковой артерии
Окклюзия (закупорка) верхней мозжечковой артерии приводит к грубой мозжечковой атаксии на стороне закупорки (за счёт поражения средней и/или верхней ножек мозжечка), тошноте и рвоте, дизартрии, контралатеральному выпадению болевой и температурной чувствительности на конечностях, туловище и лице (вовлечение спино- и тригеминоталамического пути). Иногда возможны частичная потеря слуха, атактический тремор в верхней конечности на стороне поражения, синдром Горнера и миоклонус мягкого нёба. Чаще при окклюзии (закупорке) верхней мозжечковой артерии встречаются частичные неврологические синдромы инсульта.
Патофизиология ишемического инсульта в бассейне передней нижней мозжечковой артерии
Окклюзия (закупорка) передней нижней мозжечковой артерии приводит к развитию инфарктов головного мозга различной выраженности, поскольку размеры этой артерии и кровоснабжаемая ею территория варьируют в отличие от таковых для задней нижней мозжечковой артерии. Основные неврологические симптомы включают глухоту на стороне поражения, слабость мимических мышц, истинное головокружение (системное), тошноту и рвоту, нистагм, шум в ушах и мозжечковую атаксию, синдром Горнера, парез взора по горизонтали. В противоположной стороне тела при этом утрачивается болевая и температурная чувствительность. Окклюзия (закупорка) вблизи начала передней нижней мозжечковой артерии может сопровождаться симптомами поражения кортико-спинального пути.
Закупорка одной из 5-7 коротких огибающих ветвей основной артерии вызывает ишемию специфической области в латеральных 2/3 моста и/или средней или верхней ножке мозжечка, тогда как окклюзия одной из 7-10 парамедианных ветвей основной артерии сопровождается ишемией в особом клиновидном участке с той и другой сторон в медиальной части ствола мозга.
Описано множество синдромов поражения ствола мозга, которые получили эпонимические названия, в том числе синдромы Вебера, Клода, Бенедикта, Фовиля, Реймона-Сестана, Мийяра-Жюбле. В мосту располагается так много нейрональных структур, что даже небольшие различия в бассейнах кровоснабжения каждой артериальной ветви и в перекрывании между сосудистыми бассейнами приводят к изменениям клинической картины:
- дизартрия в сочетании с неловкостью в кистях позволяет думать о малом инфаркте в основании моста мозга
- наличие изолированного гемипареза не позволяет дифференцировать ишемию основания моста от ишемии кортико-спинального пути в супратенториальной его части, т. е. в области заднего колена внутренней капсулы
- гемипарез в сочетании с потерей чувствительности на той же стороне позволяет думать о супратенториальной локализации очага поражения при инсульте
- диссоциированные расстройства чувствительности (потеря лишь болевой и температурной чувствительности) на лице и половине тела свидетельствуют об ишемии ствола мозга
- утрата чувствительности с вовлечением всех модальностей, в том числе болевой и температурной, а также тактильной и мышечно-суставной, указывает на локализацию поражения в вентрально-заднем отделе зрительного бугра или в глубинном белом веществе теменной доли и прилежащей к нему поверхности коры
Симптомы нарушения функций черепных нервов, в том числе глухота, периферический парез лицевого нерва, парез отводящего нерва, паралич глазодвигательного нерва, имеют исключительно важное значение для установления сегментарного уровня поражения моста или среднего мозга.
Лабораторное обследование при ишемическом инсульте в бассейне основной артерии головного мозга
Хотя компьютерная томография (КТ) в большинстве случаев позволяет установить локализацию очага поражения при инсульте через 48 ч после его начала, этот метод даёт менее надёжные результаты при выявлении и локализации острого нарушения мозгового кровообращения в задней черепной ямке. Артефакты от костей черепа часто приводят к «стиранию» деталей изображения. Слабая разрешающая способность компьютерной томографии (КТ) головного мозга при визуализации стволовых инфарктов (инсультов) обусловливается также частичными объёмными артефактами и ограничениями срезов.
Проявления и лечение тромбоза позвоночной артерии
 Позвоночные артерии (ПА) идут сквозь поперечные отверстия шести верхних цервикальных позвонковых сегментов, проникают в черепную полость сквозь большое затылочное отверстие, затем в дуральную оболочку и, располагаясь в подпаутинном пространстве. Первоначально они перемещаются по боковой стороне продолговатого мозга, потом на переднюю его часть и соединяются в базилярный артериальный сосуд около нижнего моста.
Позвоночные артерии (ПА) идут сквозь поперечные отверстия шести верхних цервикальных позвонковых сегментов, проникают в черепную полость сквозь большое затылочное отверстие, затем в дуральную оболочку и, располагаясь в подпаутинном пространстве. Первоначально они перемещаются по боковой стороне продолговатого мозга, потом на переднюю его часть и соединяются в базилярный артериальный сосуд около нижнего моста.
ПА ответвляются от подключичных сосудов.
От нее отходят разного калибра артериальные веточки. При аномальном формировании этих веточек либо базилярных артерий компенсаторным образом усиленно развивается система сонных артериососудов.
Передняя спинномозговая артерия ответвляется от внутреннего бока каждой ПА 2-мя тоненькими пучками и обеспечивает снабжение медианно-парамедианный участок продолговатого мозга. Формирует вазальное сплетение в пирамидальной зоне и в точке выхода нейрокорешков 12 нервного ствола. Задние спинномозговые артериососуды отходят от позвоночных в черепной полости сразу после проникновения твердой оболочки.
Ангиографическим методом определено существование анастомозных структур, соединяющих ПА с затылочными и межмшечными ветвями двух этих артериососудов.
Нарушение гемообращения в ПА зачастую развиваются у пожилых людей, в анамнезе у которых есть атеросклероз и ГБ.
Недостаточность поступления крови посредством ПА проявляется в преходящих расстройствах кровоснабжения (так называемые транзиторные кризы) и тромбоза (стенозирования, окклюзии), который обуславливает упорные стволовые дисфункции.
Клинические проявления
Облитерация тромботическим сгустком основной артерии выявляется у меньшинства пациентов. Симптоматические проявления несостоятельности позвоночной и базилярной артерий, которые развиваются в момент поворота головы, представлены головокружением, атактическим состоянием, нистагмом.
Окклюзия базилярной артерии происходит как результат резкого поворота головы в период оперативного вмешательства на позвоночном столбе. Часть ученых (Кларк и др.) считают, что такой поворот ведет к трансформации ПА, снижению гемотока в аппарате основной артерии и тромботического перекрытия в результате стаза.
Закупоривание ПА в некоторых вариантах комбинируется с расстройством гемообращения в задне-нижнем мозжечковом артериальном сосуде. Приступам острой облитерации ПА характерно выраженное болевое ощущение в затылочной зон, головокружением, тошнотой в сочетании со рвотой, профузным гипергидрозом и вазомоторными признаками, провоцируется поворотом головы в бок.
Патология образуется во внутрикраниальной ее части, параллельно этому в экстракраниальной части преимущественно отмечается стенозирование либо неполная окклюзия, либо сдавливание костными наростами. Когда имеются дефекты развития позвонковых артериальных сосудов (дилятация, перегибания), в патогенетическом механизме основная роль отводится рефлекторным воздействиям с атероматозно трансформированной артериальной стенки либо дисциркулирование при уменьшении АД по причине сниженного гемотока. Временная дисциркуляторная недостаточность в позвонковой системе представлена головокружением, тошнотой, потемнением в глазах, в некоторых вариантах двоением в глазах в сочетании со рвотой и нистагмом.
Заболевание преимущественно характеризуется медленным формированием патологии с несколькими ухудшениями и периодами регрессии дискомфорта, но обязательным прогрессом патпроцесса. Клиника и размещение очагов соответствуют месту повреждения, характеру патпроцесса и уровня обтурирования ПА:
- Для тромбоза ПА на уровне соединения в базилярную артерию свойственно внезапная манифестация. Часто отмечаются предвестники в виде пошатывания во время хождения, головокружения, кардиальной болезненноостью, общей слабости, подташниванием. Длительность патологии от начала до формирования коматозного состояния в пределах ряда часов – месяцев. Коматозное состояние оканчивается летально через полчаса-несколько часов.
В некоторых случаях отмечается вынужденная позиция головы. В случае двустороннего тромбоза преимущественно проявляется повреждение мозжечка, и образуется хроническая недостаточность церебрального гемообращения. Иногда отмечаются трофические нарушения слизистой.
- Клиника окклюзии возле вазального бульварного круга часто напоминает тромботическое поражение нижне-задней мозжечковой артерии. У пациентов остро, зачастую с предвестниками, формируется на стороне повреждения гемианестезия, атаксия, синдром Горнера, паретические явления в мягком небе и голосовой связке, нистагм. Спустя определенное время образуются трофические, сосудодвигательные и секреторные расстройства. Позже у пациентов наблюдаются проявления хронической церебро-вазальной недостаточности, диффузные повреждения ствола, вынужденная позиция головы, головокружение, рвота при смене позиции головы.
- При окклюзии у соединения с базилярной артерией формируется симптомокомплекс повреждения проксимальной зоны церебрального ствола. Происходят глазомоторные расстройства, периферический парез лицевого нервного пучка, повреждение тройничного нервного пучка. Характеризуется динамическим прогрессированием и заканчивается летальным исходом по причине расстройства функции дыхания и кардиальной деятельности. Отмечается падение АД, зачастую определяется лихорадка, профузный гипергидроз.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
- Бесплатные книги: «ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать» | «6 правил эффективной и безопасной растяжки»
- Восстановление коленных и тазобедренных суставов при артрозе — бесплатная видеозапись вебинара, который проводил врач ЛФК и спортивной медицины — Александра Бонина
- Бесплатные уроки по лечению болей в пояснице от дипломированного врача ЛФК . Этот врач разработал уникальную систему восстановления всех отделов позвоночника и помог уже более 2000 клиентам с различными проблемами со спиной и шеей!
- Хотите узнать, как лечить защемление седалищного нерва? Тогда внимательно посмотрите видео по этой ссылке .
- 10 необходимых компонентов питания для здорового позвоночника — в этом отчете вы узнаете, каким должен быть ежедневный рацион, чтобы вы и ваш позвоночник всегда были в здоровом теле и духе. Очень полезная информация!
- У вас остеохондроз? Тогда рекомендуем изучить эффективные методы лечения поясничного , шейного и грудного остеохондроза без лекарств.
Источники: http://etovarikoz.ru/tromboobrazovanie/vidy/tromboz-pozvonochnyh-arteriy.html, http://www.minclinic.ru/cns_angio/osnovnaja_arteria.html, http://vashaspina.ru/proyavleniya-i-lechenie-tromboza-pozvonochnoj-arterii/