Тромбоз вен на ногах отечность
Как проявляется и лечится тромбоз нижних конечностей
Тромбоз нижних конечностей характеризуется поражением вен, когда в их просвете по ряду причин образуется сгусток крови (тромб). Патология может поражать как поверхностные, так и глубокие сосуды.
В любом случае это заболевание всегда связано с поражением вен: сначала происходит их изменение при варикозе, затем развивается запущенная форма в виде тромбофлебитов, а затем и тромбозов.
Но необязательно тромбоз возникает в воспаленных венах, он может появляться и в здоровых. В 70% случаев поражаются сосуды ног, особенно голени. В медицине, говоря о тромбозе, имеют в виду поражение глубоких вен (ТГВ), именно в них чаще всего формируются тромбы. Несмотря на бессимптомность, последствия болезни тяжелые. Тромбозы есть у каждого четвертого, а поражения ног — у каждого пятого жителя. В силу физиологии тромбоз в 5-6 раз чаще возникает у женщин. Тромб почти всегда вызывает воспалительную реакцию в месте своего появления. Это влечет к образованию новых тромбов.

В течение 3 лет люди, страдающие тромбозом, могут стать инвалидами в 35-70% случаев или получить осложнение в виде тромбоэмболии легочной артерии (ТЭЛА). В России ежегодно 240 000 человек заболевает тромбозом, а 60 000 болных в год умирает от этого заболевания. Каждую минуту этот диагноз ставится одному человеку (по данным ВОЗ). Следует напомнить, что образование тромба — это защитная реакция организма на какое-либо повреждение, не будь его — люди умирали бы от кровотечений даже при микро травмах. Тромбы состоят из тромбоцитов и коллагена и закупоривают поврежденный сосуд, не давая развиться кровотечению. При здоровых сосудах они самостоятельно рассасываются после заживления ран. Но при нарушении равновесия между свертывающей и противосвертывающей системами возникают проблемы.
Причины патологии
Причины тромбоза могут крыться в следующем:
- Наиболее частая причина — наследственность (слабость венозной стенки, плохая работа клапанов, варикоз).
- Опухолевые процессы. При них нарушается свертываемость крови, происходит ее сгущение, усиливается тромбообразование.
- Гормональные сбои при беременности, сахарном диабете, микседеме, женские половые гормоны (эстроген и прогестерон) тоже способствуют тромбообразованию.
- Ожирение. При метаболическом синдроме образуется аналог эстрогена — лептин, он способствует появлению тромбов.
- Различные травмы, переломы и операции с кровотечением вызывают повышенный уровень тромбопластина, он сгущает кровь, ускоряя образование тромбов.
- Парезы и параличи ног. Мышечная атрофия замедляет венозный кровоток, тромбоциты склеиваются.
- Септические состояния: заражения крови, ожоги, гнойные процессы, остеомиелиты, туберкулез — при них образуются токсины, которые способствуют образованию тромботических масс.

- курение;
- гиподинамия;
- беременность;
- пожилой возраст;
- сахарный диабет;
- сверхтяжелые нагрузки;
- длительные авиа перелеты;
- заболевания сердечно-сосудистой системы;
- долгий период реабилитации с соблюдением постельного режима;
- прием некоторых препаратов, влияющих на свертываемость крови;
- неподвижные виды работ, связанные с отсутствием активного перемещения.
Механизм развития
Базовые принципы образования тромбов имеют название триады Р. Вирхова, по имени немецкого врача, который их сформулировал:
- Сначала повреждается внутренняя стенка вены, точнее ее эндотелий — альтерация.
- Усиление свертываемости крови. Выделяется вещество, ускоряющее склеивание тромбоцитов в сгусток.
- Нарушение и замедление кровотока благоприятствует тромбообразованию.
Основная причина тромбоза — повышенная свертываемость крови, если она продолжается длительное время, риск тромбов увеличивается многократно.
 Тромбоз вен
Тромбоз вен
Что такое тромбоз сосудов нижних конечностей по своей сути? Тромбоз вен — это более тяжелая ступень, на которую переходит варикоз при отсутствии лечения. В результате постепенного уплотнения сосудов и развития в них воспаления в дальнейшем появляется тромбофлебит глубоких вен нижних конечностей. Симптомы его сначала почти не отличаются от варикоза, сосуды сужаются, ток крови замедляется, что приводит к образованию тромбов, и, как следствие, возникает тромбоз. В результате кровоток может нарушиться местно, или затронуть всю систему сосудов.
Классификация тромбозов
По прикреплению бляшки к стенке тромбоз может быть:
- пристеночный — тромб крепится к стенке, кровотоку не мешает, менее опасен;
- окклюзионный — вена полностью перекрыта;
- смешанный — сгусток крови перемещается вверх и вниз по вене;
- флотирующий — тромб, который идет вдоль стенки, его верхушка плавает в просвете вены, легко способен отрываться и попадать в мелкие сосуды, закупоривая их;
- мультифокальный тромбоз — тромбы появляются в любых местах.
Различают также определенные виды тромбоза в самих нижних конечностях: поражение поверхностных и глубоких вен, тромбозы артерий ног, илеофеморальный тромбоз ног.
Симптоматические проявления
В большинстве случаев заболевание протекает бессимптомно, диагноз выявляется на поздних этапах наличии осложнений. При патологии нижних конечностей признаки тромбоза у половины больных выявляются как классические, то есть проявляются внезапно, но часто размыты. Сначала это может быть тяжесть в ногах, гиперемия, чувство жара, боли по ходу пораженной вены, особенно при физической нагрузке, часто распирающего характера. Возможно повышение температуры до 39ºС, ночные судороги.
 Больная нога на ощупь горячая, при пальпации болезненная, немного позже она начинает отекать, кожа ниже тромбоза бледнеет, начинает блестеть, синеет. Под кожей проступают увеличенные в виде шнура вены: они уплотнены, синего цвета, окружены синей сеточкой мелких сосудов, болят, причем на любую перемену погоды. Подъем по утрам и ночью становится мучительно тяжелым: сразу встать на ступни невозможно из-за боли. Нужно размяться и походить, чтобы разогнать кровоток. К вечеру тяжесть в ногах опять нарастает, появляются распирающие, давящие, ноющие и дергающие боли.
Больная нога на ощупь горячая, при пальпации болезненная, немного позже она начинает отекать, кожа ниже тромбоза бледнеет, начинает блестеть, синеет. Под кожей проступают увеличенные в виде шнура вены: они уплотнены, синего цвета, окружены синей сеточкой мелких сосудов, болят, причем на любую перемену погоды. Подъем по утрам и ночью становится мучительно тяжелым: сразу встать на ступни невозможно из-за боли. Нужно размяться и походить, чтобы разогнать кровоток. К вечеру тяжесть в ногах опять нарастает, появляются распирающие, давящие, ноющие и дергающие боли.
Часты парестезии голени (чувство онемения и «мурашек»). Из-за выраженной отечности ноги кажутся увеличенными в объеме, чувствительность больной ноги снижена. На пораженной стороне кожа истончена. При ходьбе по лестнице и даже по ровной поверхности боли усиливаются.
Для диагностики проводят специальные функциональные тесты для определения ТГВ:
- тест Хоманса — при сгибании стопы в голени появляется болезненность;
- тест Ловенберга — при сжимании голени манжетой тонометра проявление боли в пораженной ноге заметно уже на отметке 80/100 мм рт.ст., а в здоровой ноге даже при 150 мм рт.ст боли нет.
Если тромбоз развивается в бедренных артериях, то признаки заболевания выражены сильнее. Чаще поражается икроножная мышца нижней конечности, появляется внезапная отечность лодыжки и мнимое расширение мышц голени. Часто бывает, что болит здоровая нога вместо больной.
 Отёчность ног
Отёчность ног
Тромбоз чаще поражает левую ногу. При этом идет частичное восстановление кровотока за счет коллатералей, поэтому симптомы проявляются не сразу. При тромбозе бедренной вены симптомы те же, но локализация их выше, и они более резко выражены.
Высокие тромбы более опасны в плане эмболии. Если поражены бедренные и подвздошные вены, развивается илеофеморальный тромбоз. Он особенно часто вызывает ТЭЛА. При этом типе заболевания первые признаки появляются внезапно и резко: паховая складка сглаживается, ткани голени напряженные, кожа глянцевая, венозная сеть усиливается за счет развития коллатералей, развивается отек на ноге: от стоп до паха.
Боли при этом распирающие, может отмечаться температура. Для патологии характерно изменение цвета кожи ног:
- Он может стать молочно-белым, появляется при спазмах мелких артериол. Начало процесса при этом внезапное и бурное, боли острые, резкие, отмечается онемение и похолодание ноги, отек нарастает, пальцы на ногах теряют свою чувствительность, пульсация артерий пропадает
- Синюшный цвет возникает из-за переполненных мелких капилляров (болезнь Грегуара). При этом нет пульсации артерий на пораженной стороне, боли в ноге резкие, рвущие, очень сильные. Вся нога отекшая, кожа темно-синего или черного цвета, на ней могут появиться геморрагические пузыри. При полной закупорке вены развивается гангрена. Артериальный тромбоз возникает при проникновении тромба из вены при его миграции, при атеросклерозе, травмировании артерий. В своем развитии симптомы тромбоза нижних конечностей при поражении артерий проходят несколько стадий: от болей, снижения чувствительности до полного обездвиживания.
Диагностические мероприятия
Для подтверждения диагноза ТГВ проводят:
 Дуплексное сканирование
Дуплексное сканирование
- Рентгеноконтрастную флебографию — самый точный способ выявления тромбоза. Данный метод точно определяет все проблемы при наличии флотирующего тромба
- Радионуклидное сканирование — введение в вену стопы особого радиоактивного вещества, которое накапливается в тромбах, и эти зоны выглядят как отсутствующие.
- Импедансная плетизмография определяется скоростью кровенаполнения вен голени и увеличением их объема по изменению электрического сопротивления тканей.
- Золотой стандарт диагностики — ультразвуковое допплеровское исследование и дуплексное сканирование. Подобные методы исследования позволяют определить локализацию и вид тромба, его подвижность и протяженность, оценить степень сужения вен, характер прикрепления сгустка к стенке вены.
- При проведении КТ и МРТ флебографии определяются все участки с тромбами и нарушенным наполнением вен — с них сигнал не поступает.
Проводятся различные функциональные пробы для подтверждения диагноза: симптом Хоманса, Мозеса, Ловенберга, Лискера, Лувеля, маршевая проба и др. При подозрении на ТЭЛА проводят рентген легких с радиоактивным маркером.
Возможные осложнения
Указанные осложнения приведены не для устрашения, а как напоминание о том, что лечить тромбоз следует обязательно, лучше всего на ранних стадиях, и только под контролем врача. Опасность создает флотирующий тромб с развитием ТЭЛА и летальным исходом. Если закупориваются мелкие ответвления arteriae pulmonalis, развивается ДН и геморрагический инфаркт легкого. В других случаях возникает хроническая венозная недостаточность. Иногда окклюзионный тромбоз при отсутствии лечения может осложниться гангреной ног, возможно абсцедирование вен при гнойном расплавлении тромба.

Необходимое лечение
Многие полагают, что лечение тромбоза нижних конечностей сходно с терапией варикоза. Это неверно в корне: при варикозе тромбов нет, и здесь возможно применение мазей, массажей, компрессов, примочек, при наличии тромба это бесполезно.
Лечение при тромбозе только комплексное:
- использование антикоагулянтов, причем тромболитики могут вводиться прямо в вену;
- применение радикальных методов — удаление тромбов при помощи хирургических операций — тромбэктомия или установление в вене кава-фильтров.
Кава-фильтр создает барьер для мигрирующих тромбов и не пускает их дальше, являясь ловушкой. Их установление особенно показано тем, кому нельзя принимать антикоагулянты.
Хирургические методы применяют в следующих случаях:
- при угрозе ТЭЛА;
- при восходящем тромбофлебите;
- при расплавлении тромба гнойным экссудатом;
- при наличии флотирующих тромбов, когда консервативное лечение не эффективно;
После проведенной операции нужно как можно быстрее начать ходить, чтобы предотвратить повторное возникновение тромбов. Решение о том, как лечить тромбоз в каждом случае, решается врачом совместно с хирургами.
 Гепарин
Гепарин
Главная цель консервативного лечения — предупредить последующее тромбообразование, снять воспаление, а также улучшить микроциркуляцию. Для этого назначают антикоагулянты прямого действия, особенно часто это Гепарин. Кроме этого, применяют пролонгированные антикоагулянты — Фраксипарин, Клексан. Назначают ангиопротекторы для улучшения микроциркуляции — Пентоксифиллин, Флекситал, Трентал. В качестве тромболитиков вводят ферментные вещества — Урокиназа, Стрептокиназа.
Для улучшения реологических свойств крови применяют Реосорбилакт, Реополиглюкин. Эти лечебные растворы улучшают микроциркуляцию крови, уменьшая ее вязкость и способность к сгусткообразованию. Противовоспалительные медикаменты (Вольтарен, Индометацин, Аспирин) уменьшают болевые проявления, разжижают кровь, снимают отек и воспалительные процессы. Лекарственная терапия дополняется эластичными бинтованиями.
Профилактические мероприятия
В профилактических целях необходимо следующее:
- отказ от курения;
- контроль сахара и холестерина крови;
- эластичное бинтование;
- исключение приема оральных контрацептивов;
- ношение удобной обуви с высотой каблука не более 3-4 см, сюда же можно отнести умеренные физические нагрузки;
- ежедневные прогулки не менее 30 минут в день;
- прием антикоагулянтов;
- соблюдение режима дня.
Все действия должен контролировать лечащий врач. Запускать болезнь нельзя — это грозит опасными последствиями.
Что такое и чем опасен острый тромбоз глубоких вен нижних конечностей?
Острый тромбоз глубоких вен (ТГВ) нижних конечностей опасен в связи с риском тромбоэмболии лёгочной артерии (ТЭЛА), из-за которой больной может умереть. ТГВ возникает как осложнение после многих заболеваний, но иногда развивается и у вполне здоровых людей.
Послеоперационные тромбозы встречаются наиболее часто. Заболеваемость тромбозами в мире неумолимо растёт, что связано с увеличением числа оперативных вмешательств.
Описание заболевания
Заболевание очень распространённое. По разным данным, фиксируется от одного до ста случаев на 1000 человек. Вероятность тромбозов резко увеличивается после 40 лет.
 Тромбы формируются в глубоких венах ног или таза. Они представляют собой плотные сгустки крови и чаще образуются на участках, где кровь течёт медленнее: рядом с венозными клапанами, в синусах икроножной и камбаловидной мышц.
Тромбы формируются в глубоких венах ног или таза. Они представляют собой плотные сгустки крови и чаще образуются на участках, где кровь течёт медленнее: рядом с венозными клапанами, в синусах икроножной и камбаловидной мышц.
Пристеночные тромбы прикрепляются к сосудистой стенке и оставляют просвет вены частично свободным, а закупоривающие полностью перекрывают его. Нарушение тока крови часто вызывает отёк или боль. Заболевание порой развивается стремительно. Поскольку глубокие вены мышц ног впадают в нижнюю полую вену, при отрыве тромб попадает сначала в неё, а далее в малый круг кровообращения.
Причины и факторы риска
Среди причин выделяют первичные, связанные с наследственными нарушениями свёртывания крови, и вторичные, возникающие под влиянием внешних условий.
 Впервые процесс тромбообразования исследовал Р. Вирхов, который выделял несколько причин этого явления: раздражение сосуда, нарушения свёртывания и нарушения кровотока (триада Вирхова).
Впервые процесс тромбообразования исследовал Р. Вирхов, который выделял несколько причин этого явления: раздражение сосуда, нарушения свёртывания и нарушения кровотока (триада Вирхова).
Выделяют следующие группы риска по ТГВ и ТЭЛА:
- Низкий риск: больные до 40 лет и те, кому выполняют небольшие операции;
- Умеренный риск: 40-60 лет, малые или большие операции;
- Высокий риск: после 40 лет, большие операции;
- Очень высокий риск: после 60 лет, большие операции на ногах, переломы бедра и другие осложнённые травмы.
Около ¼ всех случаев болезни возникает после переломов длинных трубчатых костей ног, крупных операций на суставах и брюшине. Тромбоз угрожает человеку как в ранний, так и в поздний послеоперационный период.
Главные факторы риска:
-
Длительная неподвижность: состояние после инсульта, постельный режим, гиподинамия, авиаперелёты;

Нарушения гемостаза, повышающие вероятность тромбозов, объединяют под термином тромбофилия. Существуют врождённые генетические дефекты, определяющие склонность к тромбообразованию: лейденовская мутация, дефицит антитромбина III, протеинов S и С. Заподозрить тромбофилию можно, если тромбоз случился в молодом возрасте.
Формы и виды
Тромбозы различают по этиологии, месту образования и видам тромбов:
- Проксимальный тромбоз локализуется в подколенной или бедренной вене и вызывает боль в ноге, отёк и болезненность при прощупывании над поражёнными венами. Но порой первым его проявлением становится ТЭЛА.
- Дистальный тромбоз затрагивает икроножные вены. Наблюдается умеренная боль и болезненность в голени, но иногда симптомы отсутствуют. Отёков обычно нет.
- Илеофеморальный тромбоз возникает в подвздошных и бедренных сосудах. Боль ощущается по внутренней поверхности бедра, в икрах, паху. Нога заметно распухает от стопы до паха. Пальпация в проекции магистральных вен бедра и паха болезненна.
По происхождению тромбозы бывают застойные (при варикозе, внешнем пережатии сосудов, внутренних препятствиях кровотоку), воспалительные и связанные с тромбофилиями.
Также различают окклюзивный, пристеночный и флотирующий тромбоз. Флотирующий тромб диагностируется примерно в 10% случаев. Он прикреплён к венозной стенке только одним концом и как бы болтается в её просвете, поэтому вероятность отрыва очень высока.
Опасность и осложнения
 Главная опасность – тромбоэмболия лёгочной артерии. Полная закупорка вызывает мгновенную смерть, частичная – сердечную недостаточность. Как причина внезапной смерти, ТЭЛА стоит на третьем месте после ишемической болезни и инсульта.
Главная опасность – тромбоэмболия лёгочной артерии. Полная закупорка вызывает мгновенную смерть, частичная – сердечную недостаточность. Как причина внезапной смерти, ТЭЛА стоит на третьем месте после ишемической болезни и инсульта.
После тромбоза проксимальных вен часто формируется хроническая венозная недостаточность. Повышается венозное давление при движении, плохо работают клапаны. Венозный застой проявляется нарушениями трофики: гиперпигментацией, дерматитами, уплотнениями, в тяжёлых случаях трофическими язвами. Заподозрить венозную недостаточность можно по отёкам голеней, зависящим от положения тела.
Более чем у половины больных формируется посттромботическая болезнь. Почти треть таких пациентов становятся инвалидами.
Узнайте больше о болезни из видео-ролика:
Внезапная боль в ноге, усиливающаяся при стоянии, ходьбе – наиболее характерный симптом. Вскоре присоединяется отёк мягких тканей, тяжесть и распирание, может подняться температура. Кожа в районе отёка синюшная, блестящая. Спустя несколько дней проступает сеть поверхностных вен.
Тромбы в икроножных и глубоких магистральных венах иногда никак себя не проявляют. Нарушения кровотока частично компенсируют другие вены. Следует обратить внимание на небольшой отёк лодыжки и боль в икроножной мышце.
На этих фото изображены симптомы опасных запущенных стадий тромбоза, когда требуется срочное медицинское вмешательство:
Сильный отек ноги при тромбозе глубоких вен.


Диагностика
Основной метод диагностики – ультразвуковое дуплексное сканирование, которое определяет, насколько сужен просвет вены, размер и подвижность тромба. Лабораторно тромбоз подтверждается анализом крови на D-димер.
Рентгеноконтрастная флебография проводится для уточнения диагноза, а также при тромбах выше паховой складки. В сложных случаях делают магнитно-резонансную флебографию.
 Больные лечатся стационарно. Назначают постельный режим с приподнятой больной ногой, антикоагулянты. В самом начале показана тромболитическая терапия. Препараты для растворения тромбов имеют серьёзные побочные эффекты (кровотечение) и назначаются по строгим показаниям.
Больные лечатся стационарно. Назначают постельный режим с приподнятой больной ногой, антикоагулянты. В самом начале показана тромболитическая терапия. Препараты для растворения тромбов имеют серьёзные побочные эффекты (кровотечение) и назначаются по строгим показаниям.
При диагностике флотирующего тромба в вену ставят кава-фильтр, не допускающий его продвижения вверх. При тяжёлом состоянии с риском гангрены делают тромбэктомию – механическое удаление тромба.
Применяют компрессионный трикотаж, уменьшающий вероятность осложнений. После выписки пациентам рекомендуют пожизненную терапию.
Больше о лечении заболевания смотрите на видео:
Зависит от вида и положения тромба. Окклюзивный тромбоз не представляет опасности, так как тромб плотно прикреплён и полностью перекрывает кровоток. Пристеночный тромб тоже не опасен, но может продолжить расти и стать флотирующим. Вероятность отрыва флотирующего тромба очень высока.
Тромбоз проксимальных вен приблизительно в половине случаев сопровождается ТЭЛА, часто бессимптомной. Через несколько месяцев у большинства пациентов венозный кровоток восстанавливается, но развивается слабость клапанного аппарата.
В течение нескольких лет после болезни более чем у половины пациентов развивается посттромботический синдром, а при отсутствии или неэффективности лечения бессимптомная ТЭЛА. Хроническая венозная недостаточность ухудшает качество жизни и ведёт к инвалидизации.
Профилактика
Применяют следующие меры профилактики:
- Скорое начало активности в послеоперационном периоде, гимнастика, ЛФК;
- Компрессионные чулки или эластичное бинтование;
- Антикоагулянты;
- Избегание факторов риска.
При длительном сидении надо пользоваться подставками для ног, чтобы не сдавливать вены.
Острый ТГВ нижних конечностей представляет серьёзную угрозу для жизни. При появлении симптомов болезни (резкая, внезапная боль в ноге, отёк, синюшный цвет кожи) важно начать лечение как можно скорее. Своевременное лечение в стационаре предотвращает развитие ТЭЛА. Наряду с лекарствами, эффективным средством профилактики заболевания служит активный образ жизни и гимнастика.
Отекают ноги при тромбофлебите
Причины отека правой ноги
Отеки, возникающие в результате застоя жидкости в тканях, характеризуются неприятными и даже болезненными проявлениями. Локализация пораженного места может быть явно выраженной, например, отекает правая нога.
Отеки, возникающие в результате застоя жидкости в тканях, характеризуются неприятными и даже болезненными проявлениями. Локализация пораженного места может быть явно выраженной, например, отекает правая нога. А в некоторых случаях патологии проявляются отечностью всего тела. Причины могут быть самые разные, несмотря на одинаковые симптомы.
Варикозная болезнь
Варикоз характеризуется патологическим перерастяжением вен, вследствие чего в них образуются кровяные застои. Варикозное расширение вен на нижних конечностях, в частности, в районе лодыжки является одним из самых распространенных. Причины объясняются анатомическими особенностями: стенки вен состоят из соединительной ткани. У пациентов, предрасположенных к варикозу, они быстро деформируются и растягиваются. Болезнь развивается вследствие наличия лишнего веса, пассивного образа жизни, потребления воды и соли в больших количествах.
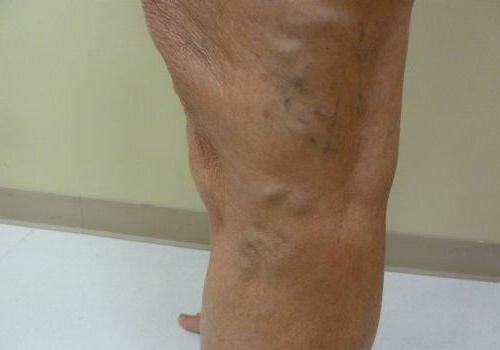 Варикозная болезнь ног имеет следующие стадии:
Варикозная болезнь ног имеет следующие стадии:
- Предвестники заболевания-чувства тяжести и усталости, которые человек списывает на перегрузку в конце рабочего дня.
- Изредка отекают стопы, лодыжки и фаланги пальцев ног. Человек даже не обращает внимания на этот факт. Под кожными покровами могут проступить увеличенные вены, что является поводом для посещения врача. Расширенные вены требуют оперативного вмешательства.
- На последней стадии пациента беспокоят не столько отеки, сколько проблемы, вызванные неправильным кровотоком и застоем в ногах. Кожа темнеет, движения сопровождаются острой болью. Конечности могут быть усыпана долго незаживающими трофическими язвами.
Профилактикой варикоза служат физические упражнения и массаж. В положение лежа ноги должны находиться на возвышении. Ножные ванночки с холодной водой уменьшают отеки. Комплекс этих мероприятий обеспечивает отток жидкости из тканей и снижает нагрузку на венозные сосуды.
Тромбофлебит
Основой патологического процесса является возникновение сгустка крови в вене и последующее воспаление мембраны. Течение болезни характеризуется сильными отеками ног и целым комплексом неприятных симптомов –ноги немеют, пациент чувствует покалывание, пощипывание, испытывает сильную боль. Тромбофлебит приводит к повышению температуры тела и общему плохому самочувствию. Лечением отеков ног осуществляет врач-флеболог. При тромбофлебите часто назначают антибиотики. По медицинским показаниям делают операции.
Это заболевание проявляется в результате сбоя в работе иммунной системы, при нем кровь проникает в мягкие ткани. Лимфа обеззараживает и фильтрует кровь и она поступает обратно в сосуды. А не всосавшаяся жидкость вызывает отек. Нарушается отток лимфы и жидкость накапливается в ногах.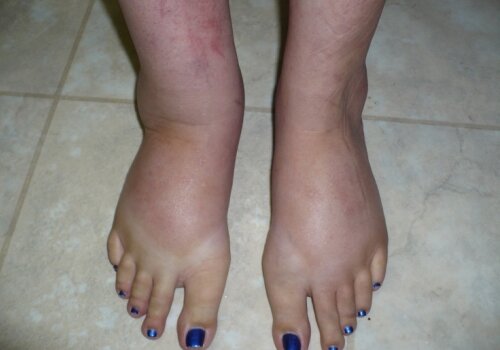
Лечение отеков ног, при таком заболевании –сложный процесс, так как лимфедема практически неизлечима. Все методы лечения приносят лишь кратковременное облегчение. На последней стадии лимфедема вызывает настолько обширные отеки ног, что возникает слоновость или элефантиаз — сильное утолщение нижних конечностей.
Микседема – нарушение работы эндокринного аппарата, связанного с деятельностью щитовидной железы. Проявляется в виде слизистого отека. При микседеме наблюдается изменение черт лица, увеличение языка. При претибиальной микседеме поражается передняя поверхность голени, которая сильно отекает. Гипотиреозом можно болеть с рождения, если имеется генетическая предрасположенность. Существуют и другие причины. Он может возникнуть и как приобретенная форма заболевания. Лечение назначает врач-эндокринолог.
Инфекционно-воспалительные отеки
Рожистое воспаление
Рожистое воспаление вызывает стрептококк. Чаще всего поражаются нижние конечности. Наряду с отеками ног человек испытывает болевые ощущения. Место дислокации сопровождается появлением пятен более теплой красной окраски с явно выраженными границами. Меняется общее состояния пациента, которое выражается в ухудшении самочувствия, повышении температуры.
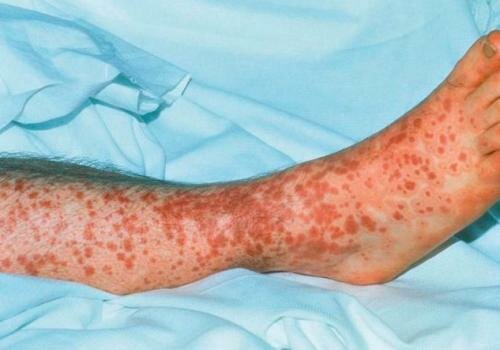 Рожистое воспаление лечат антибактериальными препаратами. Если пациенту не предоставить нужные терапевтические процедуры, то неправильное лечение грозит серьезными осложнениями.
Рожистое воспаление лечат антибактериальными препаратами. Если пациенту не предоставить нужные терапевтические процедуры, то неправильное лечение грозит серьезными осложнениями.
Остеомиелит
Остеомиелит – инфекционно-воспалительные процессы в костной ткани. В зависимости от локализации, отекает одна из двух конечностей, в частности, в районе лодыжки. При остеомиелите наблюдаются сильные боли, нарушение координации движений. Температура тела высокая, возможно резкое ухудшение самочувствия. Важно начать лечение незамедлительно.
Воспалительные процессы в мягких тканях
Воспалительные процессы в мягких тканях конечностей являются следствием гнойно-воспалительных заболеваний. При развитии фурункула, карбункула, флегмоны применяют антибиотикотерапию или хирургическое вмешательство. Хирург осматривает пациента, выясняет причины и устраняет данную патологию тем или иным методом.
Инфекционный артрит
Инфекционный артрит тяжело поражает сустав через внутреннюю среду организма или при травмировании заносятся болезнетворные бактерии. Кожа краснеет и появляется отек. Заметно ухудшение самочувствия и сильный жар. Лечение заключается в приеме антибиотиков.
Итак, отек ноги может быть сигналом серьезного заболевания, поэтому не стоит искать причины самостоятельно и откладывать поход к врачу. Своевременно начатое лечение — залог победы над заболеванием.
Отек ноги при тромбофлебите
 28 Янв 2015, 14:46 |
28 Янв 2015, 14:46 |  Author: admin
Author: admin
Что такое отек ног
Отек ног — аномальное накопление жидкости в лодыжках, стопах и ногах. Это может быть временным состоянием или хронической проблемой, связанной с серьезным заболеванием. Отек обычно наблюдается в ногах и лодыжках, из-за влияния силы тяжести, отеки особенно заметны в этих местах. Отеки ног — довольно часто встречающееся явление, особенно у женщин. Но многие считают это лишь косметической проблемой, возникающей вследствие потребления большого количества жидкости. Между тем, существует множество причин возникновения отеков ног и не все они безобидны.
Причины отека ног
Самые элементарные причины отека ног — усталость ног, жара, следствие вредной привычки закидывать нога на ногу, беременность. Более серьезные — плоскостопие, застой лимфы, варикозное расширение вен и начинающиеся проблемы с почками. Наконец, если отекают в основном лодыжки ног — это повод провести серьезное медицинское исследование, так как они могут быть первым тревожным симптомом такого серьезного заболевания как сердечная недостаточность. Чаще всего такие отеки встречаются у людей пожилого возраста, которые страдают хроническими кардиологическими заболеваниями. Для молодых же более характерными причинами отеков ног становятся проблемы с сосудами.
Заподозрить варикозное расширение вен можно при наличии подобной наследственности в семье, видимых расширенных капиллярах или венах на ногах, или если отеки сопровождаются тяжестью в ногах. В любом случае, вместо того, чтобы самостоятельно ставить себе диагноз и искать причину отеков, лучше пройти консультацию у врача. А еще лучше, у нескольких — терапевта, флеболога, кардиолога. Если же причина отеков ортопедическая, то в этом случае очень важен правильный подбор обуви. Не следует выбирать как обувь на высоком каблуке, так и совсем без каблука. Лучше всего если это будет удобная обувь, на небольшом каблуке, при этом она должна быть достаточно широкой, чтобы пальцы ног находились в естественном положении.
Большим подспорьем в решении проблемы варикоза и сопровождающих его отеков может стать ежедневное использование лечебных компрессионных колгот или гольф, которые помогают сосудам быть в тонусе, предотвращая застой крови и способствуя лучшему ее оттоку. Они изготавливаются таким образом, что наиболее сильная компрессия приходится на низ ног, а слабая — на верхнюю их часть, что способствует естественной циркуляции крови. Производители отдают предпочтение именно колготам и гольфам, поскольку ношение чулок при варикозном расширении вен противопоказано, так как они перетягивают бедра и, следственно, сосуды ног, создавая тем самым дополнительную проблему для кровеносной системы.
Диагноз по симптомам
Выберите беспокоящие вас симптомы и получите список возможных заболеваний
Что делать при отеке ног
Для того чтобы вывести из организма лишнюю жидкость, можно использовать отвары из лекарственных растений. Очень эффективным средством при отеках ног и почек является настой из коры и ягод бузины. При имеющихся уже варикозных узлах на ногах, можно накладывать на них распаренные листья бузины. Также хорошим мочегонным средством являются отвары из березовых листьев и почек, из цветов липы, и экстракт полевого хвоща. Уставшим и отекшим ногам можно помочь, протерев их кусочками льда или сделав ванну для ног. На 5-10 минут опустите ноги в холодную воду, затем легкими щипками помассируйте отекшие участки снизу вверх. В холодную воду можно добавить морскую или поваренную соль, из расчета 2 ст. ложки на 1 литр воды, или несколько столовых ложек хвойного экстракта. Поместите ноги в целебную ванночку на 15-20 минут — отеки исчезнут, а усталость тут же как рукой снимет!
Для снятия отеков ног можно использовать чеснок. Головку чеснока измельчите, и залейте стаканом кипятка. Настоявшейся охлажденной кашицей натрите отекшие места, а через 30 минут смойте прохладной водой. Очень важно, при наличии варикозное расширение вен, избегать принятия горячих ванночек или горячего душа. Такая вода расширяет сосуды и способствует застою крови. Очень помогает в борьбе с отеками ног применение специальных мазей — троксевазина, гепариновой мази, эссавен геля, лиотона и др. Содержащиеся в них рутин и гепарин укрепляют капиллярную систему.
Уменьшить отеки ног поможет правильно выбранная для длительного ношения обувь. Высокий каблук или абсолютно плоская подошва будут способствовать тому, что отечность будет появляться постоянно. Не тесная, удобная, на среднем каблуке, – вот идеальная обувь для повседневного ношения.
Если отеки появились на тыльной стороне обеих ног, но при этом еще присутствует легкий зуд, то обследовать придется в первую очередь почки. Взгляните в зеркало. Увидите ли вы под глазами темные круги? Если да, то скорее все, предварительный диагноз относительно заболевания почечной системы окажется верным. Если не так давно вам пришлось перенести респираторное заболевание, то готовьтесь к тому, что отеки ног будут одолевать вас некоторое время. Дело в том, что осложнения, появляющиеся после поражения организма какой-либо инфекцией, касаются и почек, что сразу проявляется на форме ног.
При обычном переутомлении и длительном времяпровождении на ногах хорошо помогают снять отеки ног народные средства лечения. Полезным будет отвар семени льна. Семена заливают кипятком и кипятят около двадцати минут, после чего на протяжении часа отвар настаивается и остывает. Чтобы сделать вкус отвара более приятным, в него разрешается добавить несколько капель лимона или любого другого свежего сока из фруктов. Употреблять рекомендуется в горячем виде по половине стакана не менее шести раз в стуки.
Лечение отеков ног
Лечение отека ног следует начинать с выявления вызвавших его причин, а затем принимать меры к их устранению. Помочь вам в этом может только квалифицированный специалист. Самостоятельно вы можете уменьшить чрезмерное употребление воды и соли, которая способствует задержке жидкости в организме. Если нет противопоказаний, то врач может порекомендовать народные средства: травяные чаи, в состав которых входят брусника, лимон, жасмин, клюква, мята. Кроме того, следует исключить использование обуви на высоком каблуке и почаще придавать ногам положение выше уровня сердца. Необходимо помнить, что мочегонные препараты, в том числе и народные средства, принимаются исключительно по назначению и под контролем врача, так как их прием может привести к дефициту калия в организме, что может вызвать нарушения в работе сердечно-сосудистой системы.
Лечение отека ног народными средствами
Разнообразные народные средства лечения отеков ног предполагают принятие ванночек и растираний, а не только приемов вовнутрь. Например, полезными считаются ванночки, в которые добавляется морская соль. Температура воды должна быть не выше тридцати пяти градусов. Вместо морской соли можно использовать каменную. Ее также необходимо растворить в воде, подержать в ней ноги, а затем смочить в оставшейся воде полотенце и обмотать им область голени и икр. Полотенце можно смочить этим же раствором, но теплым, для того, чтобы приложить к пояснице. При этом начинается обильное мочеотделение, отеки быстро проходят. В ванну можно добавлять отвары из ромашки, клевера, ситника ароматного. Эти травы хорошо снимают отечность и успокаивают одновременно кожу.
Как народные средства лечения при отеках популярны отвары из инжира. Его мясистые сочные плоды отваривают в воде, добавляют соду, дубровник. Принимать полученное средство рекомендуется по одной ложке по три-четыре раза в день. Полезны чаи из мяты и мелиссы, так как они являются хорошими расслабляющими напитками, полезными в конце рабочего напряженного дня. Мята помогает снять отеки, улучшить кровообращение.
Для растирания подойдут народные средства лечения в виде отваров из каланхоэ. Листьями этого растения нужно наполнить банку объемом пол-литра. Залить водкой доверху, оставить на две недели настаиваться в темном месте. Затем готовым средством можно пользоваться для растирания ног.
Полезно делать компрессы для ног при отеках. Например, из березовых листьев. Потребуется сшить небольшие мешочки, которые будут по размеру соответствовать размеру участка ноги до уровня колена. В них нужно набить листья с березы и вставить в мешочки ноги. Листья должны облегать поверхность ног достаточно толстым слоем, не менее чем с палец. При этой процедуре начнется очень обильное потоотделение, держать компресс следует не менее пяти часов. На протяжении этого времени, но не ранее, чем через четыре часа, потребуется заменить промокшие от пота листья. Замен много делать не нужно. Достаточно пару раз сменить компрессы, чтобы сошли отеки ног. Компрессы полезно делать, используя и такие народные средства, как отвар из ромашки. Им смачивают хлопчатобумажную ткань, ею обматывают ноги до уровня колен.
Можно приготовить в домашних условиях народные средства лечения в виде кремов и лосьонов. Например, можно вскипятить в растительном масле измельченные корни крапивы. Затем отвар охладить и настоять. Им можно смазывать ноги при отеках, желательно на ночь, сильно втирая масло до полного впитывания.
Рекомендуется при сильных отеках пить отвар из петрушки. Предварительно зелень рекомендуется очень мелко изрубить, затем залить кипятком. Настоять пятнадцать минут перед употреблением. Если в отвар добавить ромашку, укроп, то можно использовать его как средство для примочек на отекшие ноги.
Полезно пить во время отеков ног сухое вино, смешанное с медом. Вина должно быть в два раза больше, чем меда. Такой рецепт полезен и при ожирении, для тех, кто желает избавиться от лишнего веса. Принимается средство при лечении отеков по пятьдесят граммов, по три-четыре раза в сутки. Желательно употреблять средство перед приемом пищи.
При отеках ног, вопреки всем убеждениям, не рекомендуется пить средства, способствующие ускорению мочевыведения. При слишком обильном вымывании жидкости происходит ее удаление из сосудов, а вовсе не из тех тканей, на которые мы пытаемся направить действие лечебных средств. Поэтому такое лечение чревато образованием тромбов в кровеносных сосудах.
Помните, перечисленные средства призваны лишь помочь снятию отеков. Если же присутствуют заболевания, они не излечатся при помощи данных народных способов. При отсутствии положительных результатов в лечении отеков следует прекратить испытывать на себе действие природы и обратить к врачу для выяснения истинной причины заболевания.
Отеки ног при беременности
Появление отеков при беременности происходит в результате того, что потребности организма беременной женщины в жидкости постоянно увеличиваются. Кроме того, в сосудах и других тканях организма накапливается натрий, который способствует задержке воды в организме. Чаще всего во время беременности отекают ноги, а первым признаком отека ног может стать след на лодыжке от носков. Чаще всего отеки ног при беременности возникают в третьем триместре и не представляют серьезной опасности. Однако они могут оказаться признаком позднего токсикоза, который опасен как для плода, так и для женщины. Поэтому при появлении отеков ног при беременности необходимо проконсультироваться у врача. Если кроме ног отекают руки, лицо, живот и поясница, то обратиться к врачу следует немедленно.
Лечение отеков ног во время беременности начинается с нормализации режима сна и отдыха, а также применения диеты. Кроме того, необходимо контролировать прибавки в весе и следить за количеством потребляемой и выделяемой жидкости. Многое зависит от результатов проведенных анализов. Если в моче обнаружится белок, особенно на фоне одышки и повышенного артериального давления, то женщине рекомендовано стационарное лечение, направленное на устранение причины возникновения отеков ног, улучшение работы сердца и почек, а также маточно-плацентарного кровотока. Медикаментозное лечение отеков ног при беременности необходимо когда они сопровождаются дисфункцией печени, почек или сердца, так как мочегонные лекарственные средства во время беременности могут использоваться лишь в исключительных случаях ввиду большого числа противопоказаний, возможных побочных эффектов и токсического воздействия на плод. Лечение отеков ног при беременности должен назначать только врач по результатам обследования и анализов.
Вопросы и ответы по теме «Отек ног»
Вопрос: Здравствуйте. Мне 32 года, не рожала. У меня проблемы с отеком ног, особенно летом. В прошлом году отек был только в области ступней, а в этом — ноги отекают уже даже в бедренных частях. Туфли и брюки начинают казаться узкими уже в половине дня. Скажите пожалуйста, какие анализы нужно сдавать для начала. Сердце вроде нормально, делала сонографию сердца, и экг, потом сосудистый посмотрел, сказал это не сосуды. Не знаю, что делать.
Ответ: Здравствуйте. Вам нужно сделать лимфосцинтиграфию нижних конечностей, посетить врача лимфолога, флеболога и эндокринолога.
Вопрос: Как снять отечность ног при варикозном расширении вен?
Ответ: Чтобы снять отеки ног по причине варикозного расширения вен, можно применять различные методы, в том числе: препараты, которые содержат венотонизирующие компоненты, например, Венотон, Асклезан А, носить специальные чулки, рекомендованные для варикозной болезни. В любом случае при наличии варикозного расширения вен адекватное лечение Вам сможет назначить врач флеболог.
Вопрос: У меня 26 неделя беременности, неделю назад у меня очень начали болеть пятки и сильно отекают ноги, причины мне не ясны. Скажите, пожалуйста, что мне делать? Какими средствами мне воспользоваться?
Ответ: Вам необходимо проконсультироваться с врачом гинекологом и нефрологом необходимо исключить поражение почек и развитие отеков в результате данной патологии, а так же гестоз беременных. Только после проведения личного осмотра и обследования врач поставит точный диагноз и назначит адекватное лечение.
Вопрос: Ребенок — девочка 15 лет — анорексия (сознательно решила похудеть). Похудела в течение 2 мес на 15-20 кг. Через пол года стали отекать ножки. Ни на что не жалуется. Анализы нормальные (кровь, моча). Сейчас стала нормально есть (ограничение только в жирной пище). Стала постепенно набирать вес. Но отеки не проходят. Была направлена в стационар, но ложиться на обследование категорически отказалась. Что делать?
Ответ: Такое резкое похудание не могло не сказаться на работе всех органов. В такой ситуации могла нарушиться и менструальная функция. Обязательно уговорите ее пройти полное обследование. Насколько я понимаю вы сделали только общий анализ крови. Ей нужно сделать протеинограмму, посмотреть уровень общего белка и его фракций, потому, что при недостатке белка могут быть отеки. Обязательно проверьте сердце, при нарушении работы сердца могут быть отеки, особенно на нижних конечностях. Возможно это проявления тромбофлебита глубоких вен конечностей. Версий может быть много, но только после детального обследования можно поставить правильный диагноз и назначить эффективное лечение.
Вопрос: Здравствуйте, проблема моя заключается в том, что в жаркое время года (особенно), к вечеру сильно отекаю ноги и болят, я не могу одевать обувь на высоком подъеме. Я обследовала почки, сдавала анализы — проблем нет. Если это проблема с сосудами, подскажите пожалуйста, какие проводить исследования и какие принимать препараты? Спасибо.
Ответ: Здравствуйте! Отеки могут быть обусловлены не только заболеваниями почек. Ваши проблемы могут быть связаны с заболеваниями сердца и сосудов. Вам необходимо пройти обследование, включающее экг, эхокг для выявляния патологии сердца, а также и уздг сосудов ног для выявления заболеваний вен и артерий нижних конечностей. Для этого следует обратиться к терапевту, кардиологу и сосудистому хирургу. Лечение же можно назначать только после проведения диагностических мероприятий и определения диагноза.
Вопрос: Ко второй половине дня или к концу рабочего дня отекают ноги. Икры становятся больше и твердые, стопа, пальцы так же отечны. Мне 23 года всего, страшно, вдруг варикоз? Предрасположенность имеется.
Ответ: Отечность ног может быть при недостаточности венозных клапанов, вначале такого заболевания, как варикозное расширение вен. Также отеки могут быть при длительном нахождении в одном и том же положении. При наличии регулярной отечности ног рекомендую Вам посетить врача флеболога, чтобы установить причину возникновения этого симптома. Врач назначит Вам дополнительные исследования, которые помогут в выяснении причины отечности ног. Если у Вас есть предрасположенность к варикозному расширению вен, Вы можете ряд мер предпринимать самостоятельно. Вам нужно больше двигаться, хорошо помогает ходьба по лестнице, плаванье, частые смены положения тела, увеличьте употребление растительных жиров вместо животных, откажитесь от курения, если Вы злоупотребляете этим. Кроме этого, обратите внимание на работу кишечника, так как запоры представляют собой один из факторов, влияющих на развитие варикоза. Когда сидите, не закидывайте нога на ногу, так как создается препятствие кровотоку. Вечером старайтесь отдыхать, располагая конечности в приподнятое положение.
 Posted in Варикоз
Posted in Варикоз
Почему отекают ноги

При отёках избыточное количество жидкости скапливается в тканях, это может быть вызвано рядом причин. Так, отёки могут быть общими, к примеру, при заболеваниях сердца или сосудов, при заболевании почек, избыточном потреблении жидкости или соли. Может он быть и местным, к примеру, при тромбофлебите. Давайте выясним, почему отекают ноги. Это позволит выбрать методы их лечения.
Причины отёков
11. Усталость. В конце рабочего дня даже у здоровых людей, вынужденных весь день находиться на ногах, появляются отёки. При этом врачи считают, что это вполне нормальное явление, так как за день в капиллярах ног повышается давление. Такие проблемы можно решить, если применять специальные гели и ванночки. Можно просто посидеть и посмотреть любимый фильм, держа при этом ноги в приподнятом положении.
Снимаем отёки
Ванночки и компрессы в домашних условиях
1. Литром кипятка заливается стакан нарезанных берёзовых листьев. Такой отвар, вместе с ложкой соли, разводится в тазике с водой. Можно делать из отвара компрессы раз пять в день, это сведёт отёки очень быстро. Отвар берёзовых листьев будет также полезен, если его принимать внутрь.
2. Берётся горсть плодов боярышника, шиповника, калины, листьев черники, берёзы, подорожника, цветков календулы и липы и измельчается. Затем две столовые ложки такой смеси надо залить кипятком и оставить на ночь в термосе. Принимать по три стакана четыре раза в день в течение двух месяцев.
3. Привязывать к ногам капустные листья.
4. Казалось бы, никому не нужная ботва от моркови может помочь при отёках. Её также надо заваривать, принимать внутрь и добавлять в ванночки, предварительно высушив и измельчив. Из расчёта стакан кипятка на столовую ложку измельчённой ботвы.
Не забывайте о гимнастике: встаньте и переносите вес тела с пятки на носок и обратно, походите на пальчиках пару минут, сжимайте и растопыривайте пальцы ног, вращайте ступнями, поднимайте с пола предметы босыми ногами.
И в заключение, еще один хороший метод: для преодоления отека ног или отека ступней ног необходимо раздражать точку «Аси санри» .
Источники: http://sosudoved.ru/krov/kak-projavljaetsja-i-lechitsja-tromboz-nizhnih-konechnostej.html, http://oserdce.com/sosudy/trombozy/glubokix-ven-nog.html, http://heal-cardio.ru/2016/11/10/otekajut-nogi-pri-tromboflebite/

