Обтурирующий тромбоз глубоких вен
Симптомы и лечение тромбофлебита вен нижних конечностей
Тромбофлебит – это воспалительное заболевание сосудов венозной системы, возникающее из-за формирования тромба (кровяного сгустка) в просвете вены. На начальной стадии, когда воспалительные изменения выражены незначительно, заболевание называют флеботромбозом (тромбоз вен без воспаления).
Тромбофлебит может развиваться как в глубоких, так и в поверхностных венах. Чаще – в поверхностных венах конечностей. Такую форму заболевания называют поверхностный тромбофлебит.
К развитию данного заболевания может привести любая травма сосуда. Так как вены не имеют собственных мышечных структур, формирующиеся в них тромбы не отрываются и продолжают развиваться в поверхностных сосудах, вызывая продолжительное нарушение кровообращения на отдельном участке конечности.
При тромбозе глубоких вен, залегающих в толще мышечной ткани, при перепадах давления тромбы могут отрываться от стенки сосуда и закупоривать мелкие сосуды в других частях тела (мозг, легкие, сердце). В этом случае тромбоз становится причиной тяжелого осложнения – эмболии, которое может стать причиной смерти больного.
Интересные случаи
- Бывший президент США Ричард Никсон и бывший вице-президент Дэн Куэйл были больны тромбофлебитом;
- Во время съемок фильма «Разум и чувства» (1995) актриса Кейт Уинслет, сыгравшая роль Марианны Дэшвуд, страдала тромбофлебитом;
- Марио Ланца болел тромбофлебитом, а причиной его смерти стала легочная эмболия (закупорка легочных сосудов тромбом, оторвавшимся от стенки сосуда на ноге);
Влияние на национальную культуру
- В одной из серий «Симпсонов», когда Барт получает «двойку», школьная медсестра подозревает, что у него флебит;
- Персонаж Питера Бойла в ситкоме «Все любят Рэймонда» страбает тромбофлебитом. Или делает вид, что страдает, чтобы избежать выполнение определенных семейных обязанностей;
- В анимационном сериале «Царь горы», когда мистер Стриклэнд посещал курсы изучения библии в бассейне с Луанной, Хэнк сказал, что «это полезно для его тромбофлебита»;
- В эпизоде «Молодые и дерзкие» сериала «Госпиталь M.A.S.H.» полковник Поттер страдает от обострения тромбофлебита, вызванного его собственным отказом признать наличие заболевания;
- В мультсериале «Футурама» голова Ричарда Никсона предается воспоминаниям о его «Славном теле республиканца, пронизанном флебитом».
Причины тромбофлебита
Причиной тромбофлебита поверхностных вен является повреждение стенки сосуда. Это происходит из-за неправильной постановки катетера или иглы для внутривенных инфузий. Тромбофлебит нижних конечностей обычно развивается из-за варикозного расширения вен.
Среди причин тромбофлебита глубоких вен выделяют:
- Малоактивный образ жизни. При длительном отсутствии адекватных физических нагрузок тромб разрастается до весьма крупных размеров и вызывает серьезные нарушения кровообращения в пораженном сосуде;
- Повреждение стенки вены вследствие раздражения катетером или иглой, травмы, инфекции, попадания в просвет сосуда раздражающих химических веществ.
- Врожденные или приобретенные аномалии свертывающей системы крови.
К факторам риска развития заболевания относят:
- Длительное вынужденное положение с ограничением подвижности конечностей (затяжная поездка, авиаперелеты на большие расстояния, постоянное нахождение в постели из-за болезни или после оперативного вмешательства);
- Ожирение;
- Курение, в особенности одновременно с заместительной гормональной терапией или приемом гормональных противозачаточны х препаратов (применение оральных контрацептивов нового поколения значительно снижает риск тромбообразовани я);
- Беременность. Увеличенная матка может сдавливать крупные вены в малом тазу, повышая риск тромбоза;
- Онкологические заболевания, гематологические заболевания;
- Алкоголизм;
- Травмы конечностей.
Согласно исследованиям 2004 года, женщины, получающие комбинированное гормональное лечение (эстроген и прогестин) в постменопаузальн ом периоде имеют вдвое больший риск развития венозного тромбоза по сравнению с контрольной группой женщин, не принимающих гормональные препараты.
Симптомы тромбофлебита
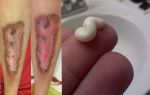
Поверхностный тромбофлебит развивается постепенно и начинается с легкого покраснения и уплотнения участка кожи в области пораженной вены. По мере прогрессирования воспаления участок покраснения распространяется дальше по ходу вены. Обычно он определяется как тонкий плотный и болезненный тяж, повторяющий контуры сосуда. Воспаление может развиваться в виде паутины, вовлекая в патологический процесс более мелкие вены, отходящие от пораженного сосуда.
Характеризующие тромбофлебит симптомы даже в тяжелых случаях могут проявляться невыраженно и иметь местный характер. В участке воспаления кожа становится плотной, горячей и болезненной.
Чаще развивается тромбофлебит нижних конечностей, симптомы которого включают появление выраженной гиперемии и выделение венозного рисунка в участке воспаления. Иногда тромб может приводить к нарушению кровообращения в конечности, приводя к ее посинению.
Кожа над веной отекает, больной ощущает постоянный кожный зуд, боль становится пульсирующей, жгучей. При быстрой перемене положения ног симптомы могут ухудшаться. Например, утром при опускании ног с кровати. Больные могут жаловаться также на боли при ходьбе.
Постепенно нарастает лихорадка. Обычно температура тела не превышает 37,5 – 38 градусов Цельсия. Для пациентов послеродового отделения развитие лихорадки в течение 4 – 10 дней после родоразрешения может указывать на наличие тромбофлебита.
При присоединении инфекции лихорадка усиливается, появляются выраженные болезненные ощущения, под кожей может формироваться абсцесс, который прорывается с выходом гнойного отделяемого.
Тромбофлебит глубоких вен
Симптомы тромбофлебита глубоких вен включают:
- Покраснение (иногда – посинение или побледнение);
- Локальное повышение температуры;
- Отек;
- Боль в пораженной конечности.
Симптомы тромбофлебита ног при тромбозе глубоких вен характеризуются более выраженным отеком пораженной конечности, чем при поверхностном поражении. При осмотре разница между здоровой и больной стороной видна очень отчетливо. Кроме того, пациенты ощущают ригидность (напряженность) мышц в пораженной конечности.
Лечение тромбофлебита
При возникновении такого заболевания, как тромбофлебит, симптомы и лечение тесно связаны, так как принципы терапии тромбофлебита поверхностных и глубоких вен существенно различаются.
Как правило, пациентам с диагнозом тромбофлебит нижних конечностей лечение назначается в минимальном объеме. Иногда он проходит самостоятельно вообще без лечения. Это состояние больной может контролировать самостоятельно в домашних условиях.
Если у больного развился острый тромбофлебит нижних конечностей, лечение сводится к приему противовоспалите льных препаратов и поддержании пораженной конечности в приподнятом положении. Допускается применение мазей для улучшения кровотока, снятия отека и повышения тонуса сосудов.
- Рекомендуется теплый компресс.
- А также прием нестероидных противовоспалите льных препаратов (аспирин, ибупрофен) для достижения обезболивающего и антикоагуляционн ого (противосвертыва ющего) эффекта.
- Допускается применение местных лекарственных форм (мазей, гелей), имеющих в составе нестероидные противовоспалите льные средства: фастум гель, вльтарен эмульгель, мази диклофенака или ортофена и др. (см. НПВС в виде мазей от боли).
- Доказана эффективность ношения специальных эластичных чулок и повязок (см. компрессионное белье при варикозе).
Эластичное бинтование и ношение чулок показано пациентам с диагнозом тромбофлебит вен нижних конечностей, лечение которого может оказаться неэффективным или иметь побочные эффекты при отсутствии достаточного венозного тонуса. Чулки оказывают достаточно сильное давление на вены, чтобы препятствовать их расширению и отрыву тромба.
В зависимости от высоты поражения применяют чулки разного размера (до колена, до верхней трети бедра). Их применение ограничивает отек и снижает риск развития тромбоза глубоких вен, а также вероятность тромбоэмболии. Тромб рассасывается в течение нескольких дней или недель, после чего симптомы заболевания исчезают.
- Применение антибиотиков показано только при присоединении инфекции. Иначе назначение антибактериально й терапии окажется неоправданным и не приведет к улучшению состояния.
- Лечение тромбофлебита включает специальные мази и препараты для местного применения с гепарином (гепатромбин, лиотон).
Гепарин в их составе может заменить суточную инъекционную дозировку, что позволяет избежать парентеральное введение препаратов, заменив их местными средствами. Хотя концентрация гепарина в препарате Гепатромбин меньше, чем в Лиотоне, его эффективность несколько выше за счет дополнительных ингредиентов, обеспечивающих комплексное антитромботическое и противовоспалительное действие.
- Лечение тромбофлебита глубоких вен – более сложный процесс, требующий проведения терапии антикоагулянтами , а также поддержания конечности в приподнятом положении.
Основная задача лечения в данном случае – предупреждение тромбоэмболии легочной артерии. На время лечения пациент госпитализируетс я в специализированн ое отделение.
Исследования показали, что применение гепарина, а затем — низкодозированно го варфарина (непрямой антикоагулянт) позволяет предотвратить тромбоэмболическ ие осложнения у больных тромбофлебитом. Еще больше снизить частоту развития тромбоза глубоких вен и тромбоэмболии позволило назначение нового антикоагулянта — Ксимелагатрана. Эффект от данных препаратов развивается в течение нескольких суток.
В некоторых случаях наряду с антикоагулянтами лечение глубокого тромбофлебита включает назначение тромболитических препаратов, вызывающие рассасывание тромба. Их применение позволяет существенно снизить время лечения, но повышает риск отрыва тромба и развития эмболии. С этой целью пациентам назначается эноксапарин (Ловенокс) – быстродействующи й препарат для рассасывания тромба, вводимый парентерально (подкожно, внутривенно). 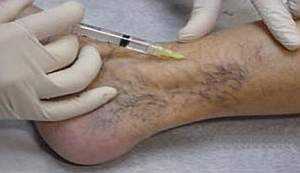
Учитывая отсроченный терапевтический эффект антикоагулянтов, тромболитики играют роль «моста» от начала лечения и развития лечебного эффекта от основных препаратов.
Для определения эффективности лечения варфарином, а также с целью коррекции вводимой дозы препарата используется показатель МНО, определяемый в ходе коагуологическог о исследования крови. Он отражает состояние свертывающей системы крови пациента. Анализ повторяется ежедневно в течение всего периода лечения.
- Дополнительными препаратами, эффективными при тромбофлебите, являются ангиопротекторы (венорутон, троксевазин) и венотоники (флебодиа, детралекс).
Они предотвращают дальнейшее прогрессирование поражения стенок сосудов, обеспечивая непосредственно лечение вен при тромбофлебите, и обладают противовоспалите льными свойствами. Рекомендуется прием таблетированных форм, так как мази обладают раздражающим действием.
Хирургическое лечение
При отсутствии эффекта от проводимой терапии и прогрессировании воспаления пациентам назначаются хирургические методы лечения тромбофлебита, так как продолжающееся повышенное тромбообразовани е в пораженной вене значительно повышает риск развития эмболии и, как следствие, смерти больного.
Ретроспективный анализ выявил, что около ¼ случаев тромбофлебита глубоких вен с неадекватной терапией заканчивались тромбоэмболией.
При развитии поверхностного флеботромбоза в паху, в месте слияния поверхностных и глубоких вен, вероятность возникновения эмболии повышается. В этом случае формирующиеся в поверхностных венах тромбы могут проникать в более крупные глубокие вены, где впоследствии происходит их отрыв. Лечение заключается в удалении или перевязке пораженных вен для предотвращения тромбоэмболическ их осложнений. После операции перевязки вен, которая проводится под местной анестезией, пациент может быть выписан незамедлительно и в тот же день вернуться к полноценной жизни без ограничения физической активности.
Кроме того, современное техническое оснащение позволяет точно определить место развития тромба и провести щадящую операцию по его удалению без удаления всего сосуда. После улучшения состояния возможно проведение дополнительного оперативного вмешательства для удаления варикозных узлов, способных вызвать повторное развитие заболевания.
Лечение тромбофлебита народными средствами
Лечение тромбофлебита народными средствами предполагает применение отваров и настоев растений, обладающих противовоспалите льными свойствами. К ним относятся:
- Настой крапивы по 1/3 стакана внутрь три раза в день;
- Листья золотого уса местно;
- Чай из листьев орешника;
- Мед в виде компресса на область пораженных вен;
- Капустный лист местно, предварительно раздавив или надломив для выделения сока. Перед прикладыванием смазать растительным маслом;
- Настойка на березовых почках местно;
- Смесь кашицы из полыни горькой с простоквашей местно в виде компресса.
Помните, что такого заболевания, как тромбофлебит, народное лечение не обеспечивает полное избавление от болезни, а только приводит к временному улучшению за счет снятия симптомов. Для предотвращения повторного развития тромбофлебита обратитесь за помощью к специалисту.
Профилактика
Основной метод профилактики тромбофлебита – активный образ жизни. Рекомендуется ежедневная физическая активность (прогулки, плавание, бег трусцой, танцевальные курсы и другие виды спорта). Для предотвращения заболевания рекомендуется:
- Избегать длительного нахождения в одном положении лежа или сидя;
- Избегать длительного горизонтального положения. Если нет возможности подняться с кровати (травмы, болезнь), необходимо носить эластичные чулки;
- Во время долгих переездов и перелетов обязательно вставайте, пройдитесь по салону автобуса или самолета. Если вы едете на автомобиле, совершайте остановки через каждые 100 – 150 км и делайте разминку;
- Избегайте обезвоживания. Пейте больше жидкости;
- В медицинских учреждениях мерой профилактики тромбофлебита является периодическая смена внутривенных катетеров.
Тромбоз поверхностных вен редко прогрессирует до тяжелых форм и обычно не приводит к опасным осложнениям, хотя встречаются случаи тромбоэмболии мелких сосудов, не приводящие к смерти пациента.
Тромбоз глубоких вен имеет повышенный риск развития тромбоэмболии легочных артерий, а также артерий других жизненно важных органов. Это тяжелое осложнение, которое очень часто оканчивается летальным исходом.
Результатом тромбоза глубоких вен может стать посттромбофлебит ический синдром — повреждение стенки сосуда с развитием хронического отека конечности, сопровождаемого выраженными болезненными ощущениями.
Окклюзирующий тромбоз – опасная разновидность заболевания
Окклюзивный тромбоз глубоких сосудов – разновидность тромбообразования, предполагающего полную закупорку сосудистого просвета.

Развитие окклюзирующего тромбоза в большинстве случаев начинается в сосудах голени (суральный тромбоз), а в случае поздней диагностики и несвоевременной терапии окклюзия распространяется по сосудистому руслу вплоть до большой полой вены.
Опасность болезни состоит в том, что на начальных ее этапах венозный кровоток еще функционирует и больной практически не ощущает дискомфорта.
В связи с такой особенностью нередки случаи запоздалой диагностики окклюзионного тромбоза, серьезных трофических патологий и инвалидности пациентов.
В большинстве случаев диагностируется окклюзирующий тромбоз глубоких вен, полная закупорка поверхностных сосудов нижних конечностей встречается реже.
Также более часты случаи диагностирования окклюзивного тромбоза на левой конечности, чем на правой, ввиду анатомического строения сосудистой системы.
По МКБ – международной классификации болезней – этому заболеванию присвоен код 180.
Причины возникновения недуга
Общими предпосылками развития тромбозов, в том числе окклюзивного характера, служат три взаимосвязанных фактора:
- Нарушение скорости кровотока, его замедление, образование венозных застоев.
- Ускоренная свертываемость крови, предрасположенность к тромбообразованию.
- Разрушение здоровой структуры внутреннего слоя венозной стенки ввиду механических факторов: уколов, ударов, операций либо по причине варикозной деформации.
В число социальных факторов развития окклюзии сосудов ног входят:
- Достижение возраста 40 лет и старше.
- Оперативные вмешательства.
- Инфекционные и онкологические заболевания.
- Терапия гормонами, в том числе при планировании семьи.
- Длительная гиподинамия, адинамия.
- Варикозный недуг.
- Частые уколы в область ног.
- Привычка к употреблению табака и алкоголя.

Симптоматические признаки
Общие симптомы окклюзивного тромбоза глубоких вен нижних конечностей:
- Умеренные боли во время пальпации и динамики.
- Отечность, которая ускоренно прогрессирует. При окклюзионном тромбозе глубоких вен начальные этапы заболевания обычно протекают бессимптомно, что усложняет его диагностику.
- На начало недуга могут указывать также: чувство тяжести, жжения в икрах ног, изменение цвета кожи, дискомфорт во время ходьбы.
Симптомы тромбоза суральных вен
Чаще всего диагностируется окклюзивный тромбоз суральных вен, то есть тромбообразование в синусах икроножной мышцы с постепенным распространением сгустка от подколенной области в сторону большой полой вены.
При таком течении болезни симптомы также проявляются слабо, болезненность может быть острой или умеренной, ощущаться при движении, сгибе голеностопного сустава, при сдавливании.
Если отсутствует своевременное лечение, может наблюдаться полная закупорка венозного сосуда, остановка кровообращения. В таком случае симптоматика схожа с окклюзией берцовой артерии.
Пораженная конечность сильно отекает, поверхность кожного покрова бледнеет, возникает синюшность, онемение, гипотермия кожи.
При таких обстоятельствах велика вероятность патологических необратимых изменений мягких тканей, гангрены, необходимости ампутации конечности.
Окклюзия большой полой вены
При таком течении болезни пациента беспокоят:
- Выраженные отеки голеностопной области.
- Понижение АД, общая слабость.
- Набухание лимфатических узлов.
- Выраженные набухшие узелки на подкожных сосудах ног.
- Болезненные судороги ног в ночное время.
Способы диагностики
Существует несколько способов диагностики заболевания.
УЗДГ – сканирование
Окклюзирующий тромбоз глубоких вен нижних конечностей диагностируют методом дуплексного УЗИ – сканирования. Этот способ неинвазивен, обеспечивает точность результатов, позволяет установить:
- Размеры сгустка крови.
- Степень закупорки венозного просвета.
- Состояние стенок сосудов.
- Степень нарушения тока крови.
Рентгеноконтрастная флебография
Если УЗДГ – сканирование не позволяет рассмотреть верхушку тромба, применяется инвазивный метод: рентгеноконтрастная флебография, когда в полость сосуда вводится контрастное вещество, позволяющее провести рентгеновское сканирование.
Этот анализ помогает установить место локализации, форму, размер сгустка, степень разрушения сосудистой стенки, состояние венозных клапанов.
Анализы крови
- ОАК, для определения наличия воспалительного процесса в организме.
- Коагулограмма – метод исследования крови, позволяющий установить скорость ее свертывания.
- Исследование Д-димера на характер свертываемости крови.

При подозрении на окклюзивный тромбоз глубоких вен пациент нуждается в незамедлительной госпитализации.
Комплекс терапевтических мер выглядит следующим образом:
- Эффективно лечить больного с окклюзией вен нижних конечностей возможно только при условии постельного режима, который должен продолжаться не менее 5-7 дней. Нога при нахождении в постели должна быть зафиксирована под углом 50-60 градусов по отношению к телу.
- Прием или введение антикоагулянтов – препаратов, понижающих излишнюю свертываемость крови, таких как Варфарин, Гепарин, Клексан.
- Во избежание воспалительного процесса в месте окклюзии пациентам необходима терапия нестероидными противовоспалительными средствами – Трентал, Диклофенак.
- Для растворения тромбов больным вводятся капельным путем тромболитики: Пуролаза, Фибринолизин, Стрептокиназа.
- Для нормализации состояния венозных стенок больным назначают прием флеботоников: Детралекс, Антистакс, Флебодиа 600.
Хирургическое вмешательство
Если консервативных мероприятий недостаточно, принимается решение о хирургическом вмешательстве.
- Флебэктомия. Операция предполагает полное или частичное удаление окклюзированного сосуда. Такая операция проводится под общей анестезией, требует длительного постельного режима и продолжительной реабилитации.
- Тромбэктомия – удаление сгустка из сосуда при помощи иссечения венозной стенки. После того, как тромб удален, полость сосуда прочищается, обрабатывается антибактериальным раствором и зашивается.
- Эндоваскулярная тромбэктомия – малоинвазивный метод. Предполагает удаление сгустков катетером с сохранением целостности вены. В надрез в месте тромбообразования вводят баллонный катетер, который наполняется физраствором при соприкосновении с тромбом, после этого сгусток вытягивается. Процедуру повторяют несколько раз до полной очистки сосуда.
Профилактические меры
При нахождении в группе риска возникновения недуга, а также при наличии в анамнезе венозных окклюзий больным следует соблюдать ряд профилактических рекомендаций:
- В течение длительного времени носить специальный трикотаж высокой степени компрессии.
- Принимать антикоагулянты, антиагреганты, флеботоники курсами в течение послеоперационного периода, а иногда на протяжении всей жизни.
- Урегулировать режим питания, отказаться от продуктов, повышающих вязкость крови или провоцирующих отложение холестерина на стенках сосудов.
- Отказаться от пагубных зависимостей: табачной, алкогольной.
- Регулярно выполнять разрешенные физические упражнения.
Заключение
Если вы обнаружили у себя или близких признаки окклюзии сосудов ног, обращение в стационар должно быть незамедлительным!
Помните: при своевременном лечении шансы на восстановление здоровья без риска трагических последствий значительно выше.
Тромбофлебит глубоких вен нижних конечностей
Часто задаваемые вопросы
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Тромбофлебит глубоких вен нижних конечностей – это воспаление стенок вен, залегающих под мышцами, которое сопровождается появлением тромба. Заболевание проявляется болью, отеком конечности, синюшностью кожи и повышением температуры над пораженным участком вены.
Выделяют 4 основные причины его появления:
- Повреждение внутренней оболочки вены (инфекционное, аллергическое, механическое)
- Очаг воспаления возле вены (гнойная рана, абсцесс, фурункул, ушиб);
- Нарушение свертываемости крови (сгущение крови в результате обезвоживания, гормонального сбоя или повышение числа тромбоцитов – клеток, которые отвечают за свертываемость);
- Нарушение движения крови по венам (варикозное расширение вен, плохая работа венозных клапанов, сдавливание вены).
По статистике тромбофлебитом чаще страдают представительницы прекрасной половины человечества. Этот факт связывают с ношением обуви на каблуках, беременностью и применением гормональных противозачаточных средств.
Воспаление в вене может возникнуть у молодых людей, но самым опасным считается возраст 40-50 лет. Именно в этот период ухудшается состояние сосудов, и они чаще воспаляются.
Болезнь в подавляющем большинстве случаев поражает нижние конечности. Выделяют тромбофлебит поверхностных и глубоких вен, причем последний считается более опасным. Он чаще приводит к отрыву тромба из-за того, что вена сдавливается окружающими ее мышцами. Сгусток крови закупоривает жизненно важные артерии, и спасти человека может только экстренная операция. «Глубокий» тромбофлебит имеет еще несколько неприятных особенностей: он протекает более скрыто, может быстро распространяться по вене и чаще переходит в хроническую форму.
Симптомы и признаки
В большинстве случаев болезнь начинается остро, симптомы развиваются за несколько часов. Чем выше расположен воспаленный участок вены, и чем он обширнее, тем тяжелее протекает заболевание: больше выражен отек, сильнее боли и тем выше опасность осложнений.
Диагностика тромбофлебита
Физикальное обследование
Предварительный диагноз «тромбофлебит глубоких вен нижних конечностей» опытный врач может поставить даже без дополнительных обследований. Он уточнит ваши жалобы и проведет осмотр.
Врач попросит вас раздеться и осмотрит внутреннюю и наружную сторону каждой ноги от стопы до паха. При этом могут быть выявлены такие признаки болезни:
- набухшие поверхностные вены;
- отечность стопы и голени;
- синюшность кожи на отдельных участках;
- болезненный участок по ходу вены;
- гипертермия (повышенная температура) отдельных участков кожи.
Функциональные пробы
Тромбофлебит глубоких вен может протекать скрытно, но такие пробы позволяют врачу выявить нарушения работы вен без инструментального исследования.
Симптом Хоманса
Вы ложитесь на кушетку на спину. Ноги полусогнуты в коленном суставе. Если движение в голеностопном суставе (вращение стопы) вызывает боль и дискомфорт, то это говорит о болезни.
Проба Мозеса
- врач сдавливает ладонями вашу голень спереди и сзади;
- врач сдавливает голень с боков.
При поражении глубоких вен боль появляется только в первом случае.
Проба Ловенберга
На среднюю часть голени накладывают манжету сфигмоманометра, это аппарат которым измеряют давление. Манжету накачивают до 150 мм рт. ст. При тромбофлебите глубоких вен вы ощутите боль ниже манжеты.
Проба Опитца-Раминеса
Эта проба отличается от предыдущей тем, что манжету накладывают выше колена. При сдавливании боль чувствуется под коленом и в икроножных мышцах.
Признак Лувеля
Если при кашле или чихании вы чувствуете боль в нижней конечности, то это говорит о воспалении глубоких вен.
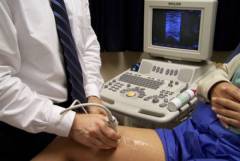
УЗИ/доплер сосудов (допплеровская ультрасонография)
Эта процедура необходима для уточнения диагноза. Она объединяет УЗИ сосудов и исследование потока крови. С ее помощью можно визуализировать стенку вены. При допплеровской ультрасонографии выявляются такие признаки тромбофлебита:
- суженные участки по ходу вены из-за воспаления ее стенок;
- расширенные, переполненные кровью варикозные участки вены;
- тромб в просвете вены;
- обратный ток крови через венозные клапаны.
УЗИ/доплер сосудов не инвазивная процедура. Это значит, что нет необходимости делать разрез и нарушать целостность вен. Вы просто ложитесь на кушетку, врач наносит на кожу специальный гель для лучшего контакта датчика с кожей. После этого проводят исследование: датчик медленно двигается по коже с разных сторон ноги.
При исследовании бедренной и подколенной вен, чувствительность УЗИ/доплер сосудов выше 90%, но при исследовании вен голени, этот показатель несколько ниже.
В большинстве случаев лечение острого тромбофлебита глубоких вен проводят в стационаре. Это связано с высоким риском отрыва тромба.
Мази для лечения тромбофлебита глубоких вен
Мази на основе гепарина: Гепариновая и Гепаноловая
Составляющие мазей оказывают обезболивающее, противовоспалительное действие, препятствуют свертыванию крови и образованию тромбов. А эфир никотиновой кислоты расширяет поверхностные капилляры, что помогает мази глубже проникать в ткани.
Мазь наносят тонким слоем на участок над воспаленной веной и легко втирают. Процедуру повторяют 2-3 раза в день. Для усиления эффекта применяют повязки с гепариновой мазью или с желе троксевазина. Нанесите средство на бинт, приложите к ноге. Накройте сверху вощеной бумагой и зафиксируйте эластичным бинтом. Делайте такую процедуру на ночь. Ногу подложите на подушку, чтобы улучшить приток крови. Курс лечения 14 дней.
Нестероидные противовоспалительные мази: Диклофенакол, Нурофен гель, Индовазин, Найз.
Действующее вещество этих препаратов подавляет выработку простагландинов – веществ вызывающих воспаление и склеивание тромбоцитов. Мази также оказывают мощное обезболивающее действие.
Мази и гели наносят только на неповрежденную кожу. Их нельзя использовать для компрессов. Небольшое количество препарата необходимо распределить тонким слоем над больной веной. Повторять 2-3 раза в сутки. Длительность лечения 7-14 дней.
Необходимо отметить, что хотя мази помогают обезболить, уменьшить воспаление и снизить свертываемость крови, но при тромбофлебите глубоких вен они эффективны меньше, чем при воспалении поверхностных сосудов. Поэтому местное лечение необходимо дополнить приемом препаратов в таблетках.
Общее лечение тромбофлебита
В последнее время стараются не применять антибиотики для лечения тромбофлебита глубоких вен нижних конечностей. Эти препараты вызывают сгущение крови и появление новых тромбов. К тому же было установлено, что большинство случаев воспаления вен вызвано не микроорганизмами, а другими причинами. Но если при посеве крови выявили бактерии, то без антибиотиков не обойтись.
Антикоагулянты: Гепарин, Стрептокиназа  Эти препараты снижают свертываемость крови, растворяют тромбы и помогают очистить просвет вены.
Эти препараты снижают свертываемость крови, растворяют тромбы и помогают очистить просвет вены.
Гепарин вводят внутривенно или внутримышечно. Первые дни дозировка 20 000- 50 000 ЕД в сутки. Это количество разделяют на 3-4 части и вводят через равные промежутки времени. Гепарин разводят в 10 мл физиологического раствора. Через несколько дней дозу уменьшают.
Стрептокиназу (250 000 ME) вводят вместе с 50 мл изотонического раствора внутривенно капельно, по 30 капель в минуту.
Такое лечение проводят только в стационаре. Врач индивидуально подбирает дозировку и раз в 2-3 дня контролирует уровень свертываемости крови.
Нестероидные противовоспалительные средства: Бутадион, Ортофен, Индометацин
Препараты распределяются с кровью по организму и помогают снять воспаление и боль даже в глубине тканей, куда не проникают мази. Средства противопоказаны людям с язвенной болезнью желудка и патологией печени.
Принимают по 1 таблетке 2-3 раза в день после еды. Длительность лечения до 2 недель.
Ангиопротекторы: Троксерутин, Докси-Хем
Прием ангиопротектора повышает тонус вен, укрепляет их стенку, снижает проницаемость капилляров. Благодаря этому удается снизить воспаление и уменьшить отеки.
Принимают по 1 капсуле 2-3 раза в день. Курс лечения 5-7 недель.
Физиопроцедуры 
УВЧ – ультравысокочастотная терапия
Вы размещаетесь в удобном положении на кушетке или в кресле. Конденсаторные пластины устанавливают с обеих сторон от пораженной вены или вдоль ее. Во время сеанса вы будете испытывать приятное тепло. Процедура длится около 10 минут, курс состоит из 6-12 сеансов.
Лечебный эффект УВЧ основан на действии электрического поля ультравысокой частоты. Ткани преобразовывают электрическую энергию в тепловую. Такое лечение приводит к рассасыванию воспалительного очага и уменьшению отеков. Улучшается работа иммунитета, кровообращение и отток лимфы в пораженном участке, быстрее проходит восстановление.
Электрофорез с лекарственными средствами
С помощью электрического тока через кожу вводят лекарственные препараты, которые уменьшают воспаление и помогают растворить тромбы. Для этих целей используют гепарин, 5% раствор ацетилсалициловой кислоты, фибринолизин, 2% раствор трентала, 5% раствор теоникола, 1% раствор никотиновой кислоты.
Вы располагаетесь на кушетке. Лекарства наносят на прокладку электрода и размещают на коже по ходу вены. Во время процедуры вы будете ощущать легкое жжение. Если покалывание станет сильным, сообщите об этом медсестре, иначе может возникнуть ожег. Процедура длится около 15 минут ежедневно, курс10-15 сеансов.
Магнитотерапия 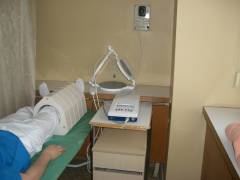 Вам нужно лечь на кушетку, возле ноги разместят магнитные индукторы. На пораженную конечность 20 минут воздействуют переменным магнитным полем. Оно будет проявляться слабым ощущением тепла. Необходимо пройти 10-15 сеансов.
Вам нужно лечь на кушетку, возле ноги разместят магнитные индукторы. На пораженную конечность 20 минут воздействуют переменным магнитным полем. Оно будет проявляться слабым ощущением тепла. Необходимо пройти 10-15 сеансов.
Магнитные поля глубоко проникают в ткани и обладают противовоспалительным, обезболивающим и противоотечным эффектом. Улучшается состояние и характеристики крови.
Парафиновые аппликации
Лечение парафином не проводят при остром тромбофлебите. Парафиновые аппликации помогают улучшить состояние сосудов, кровообращение в пораженной конечности и обмен веществ в коже. Эта процедура очень полезна людям, склонным к появлению трофических язв.
Если на ноге обильно растут волосы, то потребуется сбрить их и смазать кожу вазелином. Нагретый парафин наливают в противни слоем в 1 см. Он застывает и превращается в густую мягкую массу, которую удобно использовать для аппликаций. Слой парафина накрывают клеенкой, а сверху одеялом. Это позволяет надолго сохранить тепло. Процедура длится около получаса, курс лечения составляет 15-20 сеансов.
Гирудотерапия или лечение пиявками 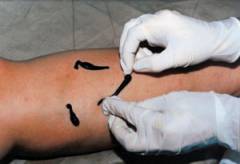 Пиявки могут помочь при остром тромбофлебите. Особенно нуждаются в таком лечении люди, которые плохо переносят лекарства, разжижающие кровь.
Пиявки могут помочь при остром тромбофлебите. Особенно нуждаются в таком лечении люди, которые плохо переносят лекарства, разжижающие кровь.
Перед процедурой кожу моют без мыла. Места, куда будут прикрепляться пиявки, смазывают раствором глюкозы. Их размещают, отступая 1 см в строну от вены в шахматном порядке, на расстоянии 5 см одна от другой. Пиявки присасываются и начинают увеличиваться в размерах, а потом сами отпадают. Их используют только 1 раз, поэтому вы не можете заразиться никакими болезнями от предыдущего пациента. Хотя процедура не очень приятная с эстетической стороны, но практически безболезненная.
При укусе пиявки в кровь попадают вещества, которые препятствуют ее сворачиванию и образованию сгустков, устраняют спазмы сосудов и улучшают кровоток. Применение пиявок снимает боль и воспаление, улучшает обменные процессы.
Операции при тромбофлебите глубоких вен нижних конечностей
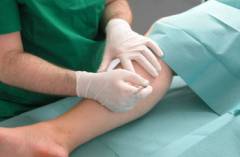 Операции при тромбофлебите глубоких вен делают через небольшой разрез длиной до сантиметра, поэтому они считаются малотравматичными. Чтобы хирург мог следить за происходящим, используется специальное рентгенологическое оборудование –рентгенотелевидение.
Операции при тромбофлебите глубоких вен делают через небольшой разрез длиной до сантиметра, поэтому они считаются малотравматичными. Чтобы хирург мог следить за происходящим, используется специальное рентгенологическое оборудование –рентгенотелевидение.
Показания к хирургическому лечению тромбофлебита
- Восходящий тромбофлебит – воспаление распространяется вверх по вене.
- Есть угроза тромбоэмболии легочной артерии.
- У вас были приступы острого тромбофлебита.
- Тромб оторвался от стенки вены и приближается к сафено-феморальному соустью – месту, где соединяются поверхностные и глубокие вены. В этом случае нужна срочная операция.
Противопоказания
- Поздняя стадия варикоза глубоких вен.
- Рожистое воспаление, экзема или другие воспалительные процессы на ногах.
- Тяжелые заболевания сердца.
- Старческий возраст.
- Беременность.
Операцию проводят под спинальным наркозом, когда лекарство вводят в поясничный отдел позвоночника. Такая процедура переносится легче, чем общая анестезия. Сама операция длится до 3 часов. В стационаре придется провести 2-5 дней.
Виды операций
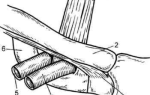
Установка металлического кава-фильтра внутрь нижней полой вены 
Для того чтобы не пропустить большой тромб в кровяное русло, в нижнюю полую вену устанавливают металлический фильтр в виде зонтика, птичьего гнезда или песочных часов. Он свободно пропускает кровь, но задерживает крупные тромбы.
Во время операции на коже и в стенке вены делают небольшой разрез, через который вводят фильтр внутрь сосуда и там его раскрывают. Если через несколько недель опасность исчезнет, то фильтр можно удалить.
Показания:
- наличие крупного тромба в просвете нижней полой вены;
- опасность тромбоэмлолии легочной артерии;
- человек не переносит антикоагулянтную терапию (лекарства разжижающие кровь)
- профилактика тромбоэмболии у людей с больным сердцем.
Недостаток – если тромб оторвется и застрянет в фильтре, то кровообращение в ноге резко ухудшиться и может понадобиться операция.
Прошивание нижней полой вены
Если нельзя установить фильтр внутрь вены, то хирург прошивает ее или накладывает снаружи специальный зажим – клипсу. Таким образом, вена перекрывается не полностью, а остаются узкие каналы, через которые может проходить кровь.
Показания
- множественные тромбы в глубоких венах;
- повторное появление тромбов;
- невозможность удалить тромбы катетером.
Недостаток – прошивание ухудшает отток крови из нижней конечности.
Эндоваскулярная катетерная тромбэктомия нижней полой и подвздошной вен 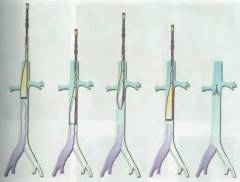
Тромбэктомия – это очистка вены от тромба и восстановление в ней нормального кровотока. Для этого используют специальные приспособления – катетеры. Через разрез 3-4 мм в вену вводят узкую гибкую трубку и с ее помощью извлекают тромб наружу или измельчают его.
Показания
- высокий риск тромбоэмболии легочной артерии;
- неэффективность медикаментозного лечения;
- тромб расположен высоко и нет возможности установить фильтр;
- онкологические заболевания, которые привели к появлению тромбофлебита.
Недостатком такого метода считается возможность повторного появления тромба на этом участке.
В некоторых случаях проводят комбинированные операции, а изредка удаляют пораженный участок вены. Тактика хирурга зависит от результатов УЗИ, состояния ваших вен и расположения тромба.
После любой операции на венах необходимо носить компрессионные чулки. Первые 3 дня их нельзя снимать, иначе высока вероятность появления новых тромбов.
Источники: http://zdravotvet.ru/simptomy-i-lechenie-tromboflebita-ven-nizhnix-konechnostej/, http://medicinanog.ru/sosudistye-zabolevaniya/okklyuziruyushhij-tromboz.html, http://www.polismed.com/articles-tromboflebit-glubokikh-ven-nizhnikh-konechnostejj.html