Тромбоз артерий нижних конечностей википедия
Тромбоз артерий нижних конечностей: причины, симптомы, диагностика и методы лечения
Тромбоз артерий нижних конечностей — распространенная и крайне опасная патология, которая сопровождается образованием тромбов (проще говоря, кровяных сгустков) на стенках кровеносных сосудов. Иногда сгусток полностью перекрывает кровоток по пораженной артерии, что приводит к быстрому развитию ишемии. Более того, тромб может отрываться от стенки и вместе с током крови попадать практически в любой отдел кровеносной системы.
Конечно, многие люди ищут дополнительные сведения. Почему развивается тромбоз вен и артерий нижних конечностей? Какими симптомами сопровождается патология? Какие методы лечения может предложить врач? Ответы на эти вопросы стоит изучить.
Тромбоз артерий нижних конечностей: МКБ-10, общее описание
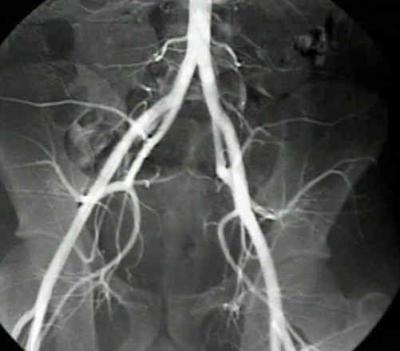
Для начала, конечно, нужно разобраться с общей информацией о заболевании. Согласно МКБ-10, заболеванию присвоен код I74.4. Как уже упоминалось, тромбоз артерий нижних конечностей представляет собой заболевание, которое сопровождается образованием тромбов на стенках сосудов. Что это?
Тромб — кровяной сгусток, образованные посредством склеивания тромбоцитов. Он растет постепенно до того момента, когда полностью перекрывает просвет сосуда и блокирует кровоток. Разумеется, это серьезное состояние, которое ни в коем случае не стоит игнорировать. Именно поэтому важно рассмотреть его основные причины и симптомы.
Основные причины развития патологии

Многие люди интересуются информацией о том, почему развивается тромбоз артерий нижних конечностей. На самом деле подобная патология редко является самостоятельным заболеванием. Как свидетельствует статистика, чаще всего тромбоз является осложнением другой болезни:
- Потенциально опасными являются травмы стенок сосуда. Если артерия была повреждена (например, во время хирургического вмешательства, перелома, ранения), то в кровь попадает тканевый тромбопластин — вещество, которое способствует образованию тромбов.
- Сгусток может формироваться при снижении скорости кровотока, что, опять же, наблюдается после операций, а также на фоне хронической артериальной гипотензии.
- Потенциально опасными являются эритремии и тромбофилии, на фоне которых кровь сворачивается быстрее.
- От тромбофлебита и тромбоза артерий нижних конечностей часто страдают пациенты с онкологическими заболеваниями, так как подобные патологии сопряжены с нарушением свертываемости крови. Более того, используемые агрессивные методы лечения (химиотерапия) приводят к повреждениям стенок сосудов, что, опять же, стимулирует процессы образования тромбов.
- К факторам риска относится и ожирение. Подкожные жировые структуры запускают процесс синтеза лептина, который вызывает слипание тромбоцитов.
- К развитию тромбозом могут привести различные бактериальные инфекции, в частности, пневмония, сепсис. Опасными являются гнойные раны и абсцессы.
- Слипание тромбоцитов происходит на фоне гормональных нарушений. Например, от тромбоза часто страдают женщины во время беременности, а также в послеродовой период. Заболевания половых желез, прием пероральных контрацептивов — все это создает предпосылки для образования тромбов.
На какие симптомы нужно обращать внимание?

Многие люди обращаются к врачу с жалобами на то, что немеют пальцы на ногах. Причины могут крыться как раз в прогрессирующем тромбозе. Но это не единственный признак заболевания. Существуют и другие симптомы, на которые нужно обращать внимание:
- Иногда в месте локализации тромба появляется боль, которая может носить ноющий или резкий характер.
- Кожа на пораженной конечности бледнеет. При отсутствии терапии ткани становятся синюшными и нередко покрывается темными пятнами.
- К перечню симптомов можно отнести отечность пораженной конечности.
- Происходит частичная потеря подвижности. Например, человеку трудно ходить или сгибать ногу в колене. При отсутствии лечения возможно развитие полного паралича.
Немеют пальцы на ногах? Причины могут крыться как раз в развитии тромбоза. Сначала онемение охватывает лишь пальцы, но по мере прогрессирования болезни немеет вся конечность.
Разумеется, нарушения проявляются постепенно. Нередко тромбоз развивается в течение многих месяцев или даже лет.
Особенности клинической картины в зависимости от стадии развития недуга
Симптомы тромбоза артерий нижних конечностей, а точнее, степень их выраженности и интенсивности, напрямую зависит от фазы развития недуга. В современной медицине выделяют три стадии:
- Первая стадия часто протекает без каких-либо симптомов. Изредка пациенты жалуются на болезненность в пораженной конечности. Появляется и незначительное онемение, потеря чувствительности. Дискомфорт может возникать как в состоянии покоя, так и после физических нагрузок.
- На второй стадии мышцы становятся слабыми. Конечность частично теряет способность двигаться. Нередко тромбоз на данном этапе сопровождается параличом, а также образованием отеков мышц и мышечных оболочек.
- Третья стадия сопровождается полной потерей подвижности пораженной конечности.
Острая закупорка артерии и ишемия
Тромб создает препятствие, замедляя ток крови. Но иногда сгусток полностью перекрывает просвет артерии. В данном случае речь идет о полной закупорке. Симптомы появляются неожиданно, а их интенсивность нарастает очень быстро.
Сначала появляется сильная, резкая боль, которая не проходит. Кожа в пораженной области быстро бледнеет, а затем приобретает синюшный оттенок. Конечность становится холодной на ощупь. При пальпации пораженного сосуда можно заметить отсутствие пульса.
Если кровоток полностью перекрывается, то развивается острый дефицит кислорода и питательных веществ, что приводит к ишемии. В первую очередь происходит гибель нервных клеток, после чего начинают разрушаться и мышечные структуры. Некроз мышц является показанием к ампутации конечности.
УЗИ артерий и вен нижних конечностей: цена и описание процедуры

При появлении вышеописанных симптомов пациентов направляют на ультразвуковое обследование сосудов нижних конечностей. На самом деле это простая, доступная и безболезненная процедура. Во время обследования у врача есть возможность осмотреть сосуды, оценить их проходимость, измерить скорость кровотока, а также выявить тромбы и определить их точную локацию.
Во сколько обойдется УЗИ артерий и вен нижних конечностей? Цена, конечно, зависит от выбранной вами клиники, используемого оборудования и прочих факторов. В среднем стоимость процедуры колеблется от 1700 до 2500 рублей.
Другие диагностические мероприятия
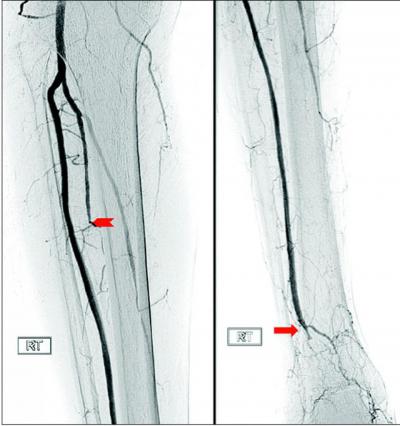
Разумеется, диагностика тромбоза должна быть комплексной. Конечно, УЗИ помогает обнаружить тромб, но важно определить причину развития тромбоза, степень поражения тех или иных тканей:
- Сначала проводится опрос больного и общий осмотр. Уже в этот период врач может отметить изменения цвета кожи, отсутствие пульса. Проводятся различные тесты на определение уровня чувствительности.
- Далее пациента направляют на УЗИ.
- Если во время ультразвукового обследования был обнаружен тромб, то дополнительно проводится допплерография, а также ангиография для проверки проходимости сосудов.
- Пациента направляют на бронхографию и бронхоскопию для того, чтобы определить наличие или отсутствие опухоли в легких.
- Рекомендуется и компьютерная томография — это помогает диагностировать разные онкологические заболевания.
Консервативная терапия
Сразу же стоит сказать, что лечение тромбоза артерий нижних конечностей осуществляется только хирургическим путем. Консервативная терапия, тем не менее, необходима как до проведения операции, так и во время реабилитации.
Кроме того, медикаментозное лечение проводится в том случае, если пациент старше 80 лет или же у него имеются тяжелые патологии, делающие хирургическое вмешательство невозможным. Если речь идет о легкой форме заболевания, то консервативная терапия также возможна, но в большинстве случаев она, увы, не дает нужных результатов.
Человеку однократно вводят большую дозу гепарина, который замедляет процессы свертывания крови. Внутримышечно вводятся и спазмолитики, например, «Галидор» и «Но-Шпа». Пациенту внутривенно вводят большие дозы физраствора — это помогает увеличить объем крови, одновременно снизив концентрацию кровяных клеток.
Хирургическое лечение
Как уже упоминалось, в большинстве случаев недуг требует хирургического вмешательства. В первую очередь врач удаляет тромбы, закупоривающие сосуды. Кроме того, во время операции важно восстановить нормальные размеры просвета артерии, обеспечив тем самым хороший кровоток. Ангиопластика позволяет восстановить стенки сосудов.
Послеоперационные осложнения. Прогнозы для пациентов
Часто хирургическое вмешательство заканчивается хорошо, правда, после процедуры следует длительный реабилитационный период. Самым опасным осложнением является постишемический синдром. Патология сопровождается сильным, быстро образующимся отеком конечности. Давление в артериях ноги резко падает. Синдром иногда заканчивается развитием почечной и легочной недостаточности, остановкой сердца.
Возможно развитие тромбоэмболии — тромб отрывается и вместе с током крови может попасть практически в любой сосуд, вызвав его полную закупорку.
К сожалению, прогнозы не столь благоприятны. Как свидетельствует статистика, примерно в 30 % случаев пациентам требуется ампутация пораженной конечности. Около 30-40 % людей, перенесших подобную процедуру, в дальнейшем сталкиваются с различными послеоперационными осложнениями, что порой заканчивается летально.
В любом случае пациент с тромбозом принимает антикоагулянты в течение всей жизни. Человек обязан регулярно проходить медицинские осмотры и сдавать анализы.
Что такое тромбоз нижних конечностей: причины, симптомы и лечение
Тромбоз – это патологическое состояние, что возникает прижизненно и характеризуется образованием в сосудах кровяных сгустков, которые препятствуют нормальному кровотоку.
На сегодняшний день в мире за год около 1 миллиона человек в год госпитализируются с этим диагнозом. Это грозное состояние, которое может привести к нарушению функции органов и конечностей или даже смерти пациента.
Впервые это явление описал Р. Вирхов. Он определил, что в механизме развития тромбоза лежит три симптома: венозный застой, нарушение целостности внутренней стенки сосуда и повышенная коагуляция крови. Позже это понятие назвали «триадой Вирхова».
Существуют два основных вида тромбоза:
Артериальный развивается вследствие заболеваний сердца (инфаркт миокарда, ревматическое поражения клапанов, тяжелые мерцательные аритмии, септический эндокардит), аневризмы сосудов, травмы, объемных хирургических вмешательств, атеросклероза, облитерирующего эндартериита, опухоли легких, артериитов, лейкоза, полицитемии, приема некоторых препаратов, генетической предрасположенности.
Венозный – чаще всего является осложнением варикозной болезни нижних конечностей, геморроя или острого нарушения кровоснабжения и при наличии гиперкоагуляции.
О чем в этой статье:
Основы патогенеза тромбоза
Для того, чтобы разобраться: тромбоз – что это такое, необходимо понять патогенез его образования. Для нормального функционирования всех органов и систем необходимо наличие гомеостаза (постоянства внутренней среды). Это: кислотно-щелочное состояние, уровень электролитов крови, постоянство буферных систем, равновесие свертывающей и противосвертывающей систем, целостность всех структур и много других параметров.
В норме сосудистая стенка и форменные элементы имеют отрицательный заряд. Это позволяет им выполнять свою функцию и кровяные тельца не адгезируются на внутренней поверхности сосуда. Но, при нарушении структуры эпителиального слоя, происходит изменение заряда эпителия на положительный и в кровеносное русло начинает выделяться тромбопластин. Это ведет к наслаиванию в данном участке форменных элементов крови, чтобы перекрыть пораженное место. Это ведет к активации свертывающей системы крови и она сгущается.
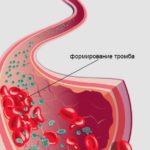 В области образовавшегося тромба происходить изменение тока крови. В норме он должен быть ламинарным (с одинаковой скоростью, без смешивания слоев и без образования завихрений). Патологический участок образует помеху на пути форменных элементов и возникает турбулентное движение крови, когда изменяется давление, скорость кровотока и образуются завихрения. Появляется порочный круг, что ведет к еще большему наслаиванию эритроцитов, тромбоцитов и тромбообразованию.
В области образовавшегося тромба происходить изменение тока крови. В норме он должен быть ламинарным (с одинаковой скоростью, без смешивания слоев и без образования завихрений). Патологический участок образует помеху на пути форменных элементов и возникает турбулентное движение крови, когда изменяется давление, скорость кровотока и образуются завихрения. Появляется порочный круг, что ведет к еще большему наслаиванию эритроцитов, тромбоцитов и тромбообразованию.
Далее, возможно два исхода: расплавление тромба (асептическое, гнойное) или же он покрывается соединительной тканью и фиксируется на сосудистой стенке. Далее он может полностью закрывать просвет вен или артерий, вызывая окклюзию и тромбоз. Бывают случаи, когда данное образование отрывается и начинает мигрировать с кровотоком, возникает тромбоэмболия легочной артерии, сосудов головного мозга, почек и других органов.
Для артериального тромбоза также важную роль в запуске патологического процесса играет спазм сосуда. После длительного сужения артерии, ткани подвергаются ишемии. В данном участке происходит изменение кислотно-щелочного состояния в сторону метаболического ацидоза и возникает паралитическая вазодилатация (расширение сосуда). Начинается остановка кровотока с образованием тромбов.
Метаболический ацидоз – это процесс, который возникает в ишемизированном участке из-за недостатка кислорода и перехода клеток на анаэробное окисление. Продукты, которые образовываются, токсически воздействуют на ткани и происходит их распад. Калий, который в норме находится внутри клетки, выходит наружу и поступает в кровоток, вызывая гиперкалиемию и нарушение работы сердца. Другие продукты обмена некротизируют ткани.
Развивается субфасциальный отек, что может привести к некрозу огромных участков мышечной ткани.
Клинические проявления артериального тромбоза
В зависимости от разновидности тромбоза, клиника бывает разнообразной.
Для опытного специалиста не составит труда отличить острый артериальный тромбоз от венозного.
При первом, возникновение симптомов происходит за короткий период времени (1,5 – 3 часа). Он чаще проявляется у людей молодого возраста. Сначала появляется интенсивная боль, которая со временем снижается из-за отмирания нервных волокон. Появляются парестезии, а позже – паралич конечности.
Для артериального тромбоза характерными будут пять признаков («пять Р»):
- Pain – резкая боль, сдавливающего характера, нарастает со временем и не снижается анальгетиками.
- Pulselessness – отсутствие пульса ниже пораженного участка, при диагностике пульс следует проверять на обеих ногах, так как его может быть не слышно из-за других патологий.
- Pallor – бледность кожных покровов дистальнее места поражения, при этом, конечность холодная, со временем приобретает мраморный оттенок.
- Paresthesia – снижение чувствительности (от поверхностной до глубокой), ощущение онемения конечности.
- Paralysis – развивается позже, при необратимых изменениях в тканях и характеризуется отсутствием активных движений в конечности.
На степень выраженности симптомов влияет локализация развивающегося артериального тромбоза, диаметр сосуда, что подвергнулся окклюзии, наличие коллатерального кровообращения, а также, какие части тела он кровоснабжает. При тромбозе брюшных артерий, симптомы развиваются очень быстро и некроз тканей может наступить в течение часа.
Особую роль играет тромбоз мозговых артерий, который вызывает ишемический инсульт. Это состояние также жизнеугрожающее и имеет неблагоприятный прогноз. Инсульт проявляется такими симптомами: появляются дефекты речи пациента, нарушается походка, больной не может вспомнить как его зовут или другие элементарные данные, лицо ассимметричное, с одной стороны опускается угол рта или веки. При просьбе высунуть язык – он отклоняется в одну из сторон, дрожит.
Пациент может потерять сознание и появляются судороги. Инсульт требует немедленной госпитализации пациента в медицинское учреждение, так как наиболее эффективной терапия будет первые 3 часа (так называемое, терапевтическое окно).
Клиника венозного тромбоза
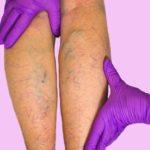 Венозные тромбозы чаще всего развиваются постепенно, в течении 6 – 24 часов.
Венозные тромбозы чаще всего развиваются постепенно, в течении 6 – 24 часов.
Венозный тромбоз поражает чаще взрослое население. Бывает периферический и магистральный.
Наиболее частой локализацией является система большой подкожной вены. Следующие по частоте возникновения – глубокие вены голени. Окклюзия поверхностных вен нижних конечностей носит название – тромбофлебит.
Существуют такие места возникновения венозных тромбозов:
- поверхностные вены нижних конечностей;
- глубокие вены нижних конечностей;
- нижняя полая вена:
- система верхней полой вены;
- воротная вена печени;
- почечные вены;
- яремная вена;
- синдром Бадда-Киари (окклюзия печеночной и нижней полой вены);
- синдром Педжета – Шреттера (тромбоз глубоких вен плеча);
- илеофеморальный венозный тромбоз.
Первый признак, что говорит о наличии патологии – это боль распирающего характера, которая усиливается при движении и вертикальном положении. Возникает массивный отек, нога может значительно увеличиваться в диаметре. Конечность становится цианотичного цвета. Общее состояние пациента ухудшается, может появиться озноб и повышение температуры тела. Далее, на ноге пропадает чувствительность. При тромбозе глубоких вен, клиника может иметь несколько стертых характер. Но это состояние может привести к смерти пациента. Так как, образуется восходящий тромбоз и перекрытием подвздошной вены.
При наличии флотирующегося тромба, существует угроза отрыва его и развития тромбоэмболии легочной артерии (ТЭЛА). Симптоматика болезни зависит от уровня перекрытия сосудов и его массивности. При окклюзии магистрального сосуда смерть наступает мгновенно. Если же тромб находится в ветвях легочной артерии, характерными будут такие проявления:
- Снижение артериального давления.
- Учащение пульса.
- Острая боль в грудной клетке и за грудиной.
- Видимая пульсация шейных вен.
- Нарушение сознания.
- Головная боль.
- Судороги.
- Чувство нехватки воздуха.
- Шумное дыхание.
- Кашель.
- Повышение температуры тела на 2-3 градуса.
- Увеличение размеров печени.
- Кишечная непроходимость.
Илеофеморальный тромбоз часто возникает в послеоперационном периоде, когда проводились оперативные вмешательства в брюшной полости, а также после осложненных родов. Пациента начинает беспокоить резкая распирающая боль в области бедра, промежности и голени. Образуется массивный отек от пальцев стопы до паховой области.
К тромбозу венозных сосудов присоединяется артериальный спазм. Конечность бледнеет, снижается ее температура и возникают парестезии.
Диагностика и методы лечения
 Тромбозы сосудов – это острые состояния, требующие немедленной госпитализации в профильное лечебное учреждение. Для диагностики используют различные лабораторные и инструментальные методы исследования. Наиболее эффективной является ангиография. Это метод исследования, при котором бассейн предположительно тромбированного сосуда вводится рентген-контрастное вещество и показывает уровень перекрытия кровотока. Противопоказана ангиография пациента с хронической и острой почечной недостаточностью, а также аллергией на контрастные вещества.
Тромбозы сосудов – это острые состояния, требующие немедленной госпитализации в профильное лечебное учреждение. Для диагностики используют различные лабораторные и инструментальные методы исследования. Наиболее эффективной является ангиография. Это метод исследования, при котором бассейн предположительно тромбированного сосуда вводится рентген-контрастное вещество и показывает уровень перекрытия кровотока. Противопоказана ангиография пациента с хронической и острой почечной недостаточностью, а также аллергией на контрастные вещества.
Используется ультразвуковое дуплексное и триплексное ангиосканирование. На нем можно оценить диаметр сосудов, кровенаполнение, спектральный анализ кровотока. Лабораторно в общем анализе крови может повышаться уровень лейкоцитов, скорость оседания эритроцитов. На коагулограмме будут признаки гиперкоагуляции. При подозрении на ТЭЛА следует определить уровень Д-димера, который позволяет определить скорость тромбообразования и уровень фибринолиза (активности противосвертивающей системы).
Чаще всего показано хирургическое лечение тромбозов. Производится тромбэктомия и реканализация поврежденного сосуда. При запущенных состояниях хирургу необходимо прибегать к фасциотомии или же к ампутации конечности.
Иногда, при венозных тромбоза проводится системный тромболизис. Он выполняется путем болюсного и капельного введения тромболитика. Можно использовать Урокиназу, Альтеплазу, Стрептокиназу.
Последствия тромбоза зависят от уровня его возникновения и скорости оказания помощи. По этому, всем пациентам, имеющим варикоз 2 стадии, пороки сердца, аритмии следует проходить профилактические осмотры у врачей и придерживаться назначенной терапии.
Что такое тромбоз расскажут эксперты в видео в этой статье.
Лечение артериального тромбоза нижних конечностей
Тромбоз артерий нижних конечностей – образование тромба в артериальном сосуде ноги. В результате тромбоза артерий сосудистый просвет оказывается полностью перекрытым, наступает серьезный сбой кровотока, симптомы ишемии, а при отсутствии своевременного лечения – тяжелые нарушения трофики тканей, гангрена, необходимость ампутации больной конечности.

Опасность недуга заключается в том, что он не щадит ни пожилых, ни молодых людей, возникает в силу многих факторов, а первичные симптомы замечает далеко не каждый пациент.
Самым опасным считается тромбоз бедренной артерии, а самым частым местом локализации тромбов – разветвления артерий, где просвет наиболее узок. Степень тяжести недуга зависит от наличия рядом иных сосудов, обходных путей для кровотока. После перекрытия артерии сгустком, кровоток в эмболированном сосуде полностью прекращается.
Для того чтобы своевременно выявить болезнь и начать лечение, необходимо разобраться, что собой представляет артериальный тромбоз нижних конечностей: симптомы, причины появления, способы профилактики и лечения.
Факторы возникновения
Патогенез артериального тромбоза – это совокупность трех причин:
- Изменение реологических свойств крови, склонность к ускоренному свертыванию.
- Нарушение гладкости и целостности внутренней полости артерии.
- Сбой обычного хода кровотока.
В число наиболее частых факторов появления артериального тромбоза входят:
- Заболевания сердца: атеросклеротическая кардиомиопатия, митральный стеноз, эндокардит, реже – инфаркты миокарда.
- Атеросклероз.
- Патологическое сужение сосудов ног – облитерирующий эндартериит.
- Последствия инъекционных или инфузионных вмешательств: уколы, операции, пункции, установка катетеров.
- Последствия травм: ударов, ушибов, порезов, вызывающих нарушение целостности артерий, тяжелые отеки, появление аневризм.
- Тромбоцитопения, полицитемия.
- Гипертонический синдром.
- Сахарные диабеты всех типов.
- Воспалительный процесс сосудистых стенок – васкулит.
Симптоматика
О тромбозе артерий нижних конечностей симптомы говорят следующие:
- Резко возникшая боль, чаще острая.
- Пониженная температура больной конечности, местная потеря чувствительности.
- Ощущения, схожие с мурашками на фоне временной гиподинамии.
Более глубокой диагностикой должен заниматься компетентный доктор, о наличии тромбообразования и эмболии в артериях ног ему «расскажут» следующие признаки:
- Чрезмерное побледнение кожного покрова пораженной конечности. Спустя небольшой отрезок времени кожа приобретает синеватый, а затем насыщенно-бардовый оттенок.
- Такая картина – предвестник гангренозных изменений в мягких тканях.
- Выраженная разница между температурой конечностей, диагностируется при пальпации стоп пациента.
- Патологический спазм мышц, приводящий сначала к частичной, а затем к полной обездвиженности.
- Сильная отечность мягких тканей.
Картина острого тромбоза артерий нижних конечностей находится в зависимости от стадий развития ишемии.
Классификация степеней развития ишемии разработана российскими учеными И.И. Затевахиным и В.С. Савельевым.
- Нулевая стадия, при которой больного не беспокоят симптомы тромбоза.
- 1А стадия, сопровождающаяся появлением мурашек, легкого онемения.
- 1Б стадия – возникает чувство боли в пораженной конечности.
- 2А стадия, при которой усиливаются парезы, чувство снижения подвижности ноги в области суставов.
- 2Б – почти полная потеря чувствительности в области тромбоэмболии.
- 3А – появление патологических отеков, начало необратимых процессов изменения мягких тканей невротического характера.
- 3Б – начало одеревенения мышечной ткани.
- 3В – абсолютное одеревенение мышц.
- 4 стадия – гангренозное поражение мягкой ткани – ее отмирание.
Учитывая опасность острого артериального тромбоза, при первых признаках недуга пациенту необходима неотложная госпитализация в стационар.
Диагностические меры
Выявить острый артериальный тромбоз в больничных условиях помогают следующие способы:
- Детальная беседа с пациентом для установления наличия или отсутствия в анамнезе недугов, которые могут являться причинами возникновения артериального тромбоза нижних конечностей.
- Бронхоскопия, бронхография или компьютерная томография для обнаружения новообразований в легких.
- Ангиографическое исследование сосудов.
- УЗИ по Допплеру – выявляет место локализации тромба, степень разрушения артериальной стенки и тока крови.
- Установление области тромбоэмболии, степени чувствительности различных зон путем пальпации и иных методик.
- Определение стадии развития ишемии по Савельеву-Затевахину.

После подтверждения закупорки артериального сосуда больной нуждается в экстренной медицинской помощи, так как при острой тромбоэмболии кровоток полностью прекращается и процесс необратимых изменений в тканях ног развивается очень быстро.
Терапевтические меры
При диагнозе артериальный тромбоз нижних конечностей лечение показано только радикальное, хирургическое.
Лечить недуг консервативными средствами допускается лишь при оказании первой помощи и в постоперационном периоде, а также при следующих обстоятельствах:
- Если возраст пациента выше 80-летней границы.
- При прогрессирующих гангренозных изменениях, после ампутации части пораженной конечности.
- Предагональное и агональное состояние пациента.
Первичные меры, следующие сразу после диагностики недуга, обычно такие:
- Внутримышечные инъекции больших доз Но-шпы и Галидора.
- Разовое введение Гепарина дозировкой до пятнадцати тысяч единиц.
- Больному ставят капельницу с физраствором для разжижения крови.
- Внутривенное введение антиагрегантов для предотвращения и купирования образования тромбов.

На первых трех стадиях развития ишемии иногда допускается стандартный комплекс консервативных мер:
- Инъекции антикоагулянтов прямого и непрямого действия.
- Обезболивающие средства.
- Антиагреганты.
- Контроль сердечного ритма.
- Восстановление обмена веществ при помощи медикаментозных средств.
- Физиотерапевтическое лечение.
Если врачебный консилиум придет к решению ограничиться консервативными мерами на первых стадиях артериального тромбоза, больной все равно нуждается в стационарном лечении и постоянном врачебном контроле.
Безоперационный метод лечения может быть действенным лишь на самых ранних этапах развития недуга, очень часто впоследствии тромбоз артерий развивается дальше и требуется хирургическое вмешательство.
Хирургическое вмешательство
При артериальном тромбозе операция показана во всех случаях, кроме 1 стадии. Пациентам проводится два вида вмешательств:
- Традиционная тромбэктомия, то есть надрез артериального сосуда в месте тромбирования, удаление кровяного сгустка, чистка артериальных стенок.
- Эндоваскулярная тромбэктомия. Предполагает введение внутрь сосуда полого баллона и когда инородное тело соприкасается со сгустком крови, его наполняют физраствором. После этого тромб вытягивается. Обычно процедура повторяется неоднократно до восстановления обычной ширины артериального просвета.
При обнаружении необратимых патологических изменений мышечной ткани (гангрене) необходима ампутация конечности.
Профилактические меры
Пациентам в группе риска, а также всем остальным людям, небезразличным к состоянию своего здоровья, необходимо знать, что предупредить тромбоз артерий можно, соблюдая здоровый образ жизни.
- Ограничение продуктов, провоцирующих сгущение крови и налипание холестериновых бляшек на стенки сосудов.
- Регулярные занятия физической культурой.
- Отказ от курения, ограничение употребления алкогольных напитков.
- Регуляция избыточной массы тела.
Помните: предотвратить недуг значительно проще, чем потом жалеть о его необратимых последствиях. Берегите себя и будьте здоровы!
Источники: http://fb.ru/article/423327/tromboz-arteriy-nijnih-konechnostey-prichinyi-simptomyi-diagnostika-i-metodyi-lecheniya, http://varikoz.com/oslozhneniya/tromboz.html, http://medicinanog.ru/sosudistye-zabolevaniya/arterialniy-tromboz.html

